Tumore des Nervensystems
Im Gegensatz zu Tumoren an deren Körperregionen weisen Hirntumore einige Besonderheiten auf. Zum einen durch ihr Wachstumsverhalten, zum anderen durch ihre Lokalisation in einem Organ, welches das Zentrum unserer Wahrnehmung, unseres Bewusstseins, Denkens, Fühlens und Handelns ist.
Hinzu kommt, dass das Gehirn vom knöchernen Schädel, also einem geschlossenen Raum umgeben ist, so dass früher oder später jeder raumfordernde Prozess zu einer Druckerhöhung im Schädelinneren und folglich Hirndrucksteigerung führt, die eine lebensbedrohliche Situation darstellt.
Hirntumore können in allen Altersgruppen und in allen Regionen des Gehirns vorkommen. Je nach Lokalisation führen sie zu unterschiedlichen Symptomen. Sie weisen ein vielfältiges Verhalten auf. Sowohl gutartige als auch bösartige Geschwulstformen kommen vor. Sie können gut abgrenzbar oder diffus wachsend auftreten. Die meisten Hirntumoren neigen zu rezidivierendem Wachstum, so dass sie über lange Zeiträume beobachtet und behandelt werden müssen.
Schon kleine Tumore in funktionell wichtigen Arealen z.B. dem Sprachzentrum, können erhebliche klinische Ausfälle hervorrufen. Umgekehrt können Tumore in weniger eloquenten Arealen lange Zeit unerkannt bleiben und somit gigantische Ausmaße erreichen.
Hirntumore können hauptsächlich in zwei große Gruppen unterteilt werden: die primären hirneigenen Tumore und die Metastasen.
Therapie:
Die optimale Behandlung dieser vielfältigen Tumorarten setzt eine individuelle Therapieplanung unter Ausnutzung aller derzeit etablierten diagnostischen und operativen Verfahren voraus.
In unserer Klinik werden alle Arten von Hirntumore operiert und behandelt. Die exklusive Ausstattung unserer Operationsräume erlaubt eine präzise und sichere Vorgehensweise, bei der alle Kriterien der minimal invasiven OP-Verfahren berücksichtigt und angewendet werden. Hochspezialisierte gewebeschonende Verfahren wie Neuronavigation, Endoskopie, Operationsmikroskopie, intraoperativer Ultraschall, neurophysiologisches Monitoring und Ultraschallzertrümmerer sind dabei selbstverständlich. Auch spezielle Verfahren, wie die fluoreszenzgestützte Resektion mit 5-ALA (Aminolevolin Säure) finden ihren Einsatz bei der Operation von hirneigenen Tumoren.
Bei Tumoren in eloquenter Lokalisation besteht die Möglichkeit der Durchführung einer „Wach-Operation“. Hierbei bleibt der Patient während der Operation wach, so dass zu jeder Zeit eine Beurteilung wichtiger Funktionen wie Sprache oder Motorik möglich ist.
Bei tief gelegenen, nicht resektablen Tumoren kann mit Hilfe der stereotaktischen Biopsie Gewebe zur histologischen Sicherung gewonnen werden.
Primäre Hirntumore:
Primäre Hirntumore können von den Nervenzellen (Neuronen), dem Hirnstützgewebe (Glia), den Hirnhäuten (Meningen), den Hirnanhangsgebilden (Hypophyse und Corpus pineale), den Hirngefäßen bzw. dem Plexus choroideus ausgehen. Erwähnt werden müssen in diesem Zusammenhang auch die primär im ZNS entstehenden Lymphome.
Primäre Hirntumore kommen mit einer Häufigkeit von 11-12 Neuerkrankungen / 100.000 Menschen / Jahr vor. Der Anteil maligner Tumorarten beträgt 6-7/100.000/Jahr. Gliome bilden mit 50 Prozent die häufigste Form.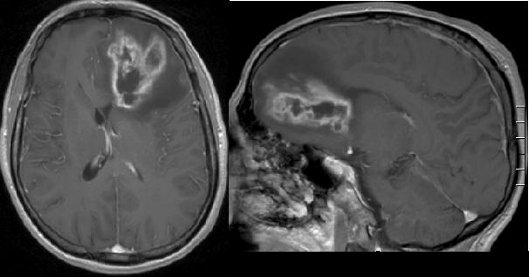
Abbildung 1: Bilder eines bösartigen hirneigenen Tumors im Stirnhirn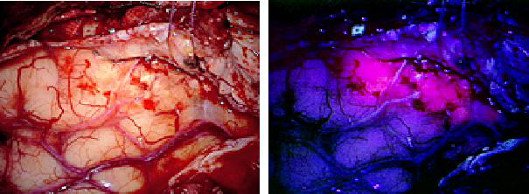
Abbildung 2: Darstellung der Farbmarkierung des Tumors (rosa) unter UV-Licht mit Hilfe des Markers 5-ALA
Metastasen:
Metastasen sind Absiedlungen eines primär-bösartigen Tumors. Sie sind die häufigste, im Gehirnschädel vorkommende Tumorart im höheren Lebensalter. Sie können einzeln oder mehrfach auftreten. Wir sprechen von einer solitären Metastase, wenn außer einer Hirnmetastase keine weiteren existieren, und von einer singulären Metastase, wenn außer der einzelnen Hirnmetastase weitere Organmetastasen bestehen.
Die häufigsten Primärtumore sind:
- Bronchial-Ca: 40-60 Prozent
- Mamma-Ca: 10-15 Prozent
- Urogenitaltumore: 5 Prozent
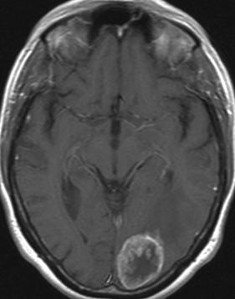
Abbildung 3: Hirn-Metastase eines Eierstockkrebses
Ablauf der Behandlung:
Am Tag der Aufnahme werden entsprechende präoperative Maßnahmen, wie z. B. Zusatzuntersuchungen, spezielle MRT-Aufnahmen (Funktions-MRT, Navigation, Fibertracking...), elektrophysiologische Untersuchungen, Gespräche mit dem Operateur, dem Anästhesisten, evtl. der Logopädin, durchgeführt.
Nach der Operation ist routinemäßig die Überwachung auf der Intensivstation für eine Nacht erforderlich. Der stationäre Aufenthalt beträgt im Durchschnitt 7-10 Tage. Nach Vorliegen des histologischen Ergebnisses, welches ca. eine Woche dauert, wird der weitere Behandlungsplan festgelegt.
Interdisziplinäre Tumorkonferenz:
Einmal in der Woche findet ein Expertentreffen statt, im Rahmen dessen individuelle Therapiepläne für die Patienten erstellt werden. Hierbei können auch Kollegen aus anderen Kliniken oder Praxen Fälle vorstellen. An dieser Konferenz nehmen Kollegen aller Fachdisziplinen des Klinikum Vest, die in die Behandlung von Tumorpatienten eingebunden sind teil. Von Neurochirurgischer Seite werden in der Tumorkonferenz vor allem Patienten mit Hirnmetastasen vorgestellt. Es wird dann festgelegt, welche weiterführenden Untersuchungen noch durchgeführt werden müssen und wie die zu Grunde liegende Krebserkrankung weiter behandelt werden soll.
jeweils mittwochs 16:00-17:00 Uhr
Nachsorge:
Die poststationäre Betreuung und Nachsorge findet im Rahmen von Spezialsprechstunden, die innerhalb der Neurochirurgischen Gemeinschaftspraxis am Klinikum Vest angeboten werden statt. Gerne können auch Beratungsgespräche und Einholungen von Zweitmeinungen bei uns erfolgen.
Neuroonkologische Sprechstunde:
montags, 09:00-13:30 Uhr
Ltd. Oberärztin Fr. Dr. Frauke Lohmann
Anmeldung: 02361 56-3650

























