Wirbelsäulenchirurgie
Die Wirbelsäulenchirurgie ist ein Schwerpunkt der Neurochirurgischen Klinik am Klinikum Vest. Dieser umfasst die operative und konservative Behandlung von Patienten mit Degeneration, Tumor, Entzündung und Verletzung der Wirbelsäule und des Rückenmarks. Zugänge zu allen Abschnitten der Wirbelsäule sowohl von vorne (ventral) als auch von hinten (dorsal) gehören daher zum Repertoire. Wenn immer möglich, kommen minimal-invasive, ggf. durch Endoskopie und Neuronavigation unterstützte Techniken zum Einsatz, da hierdurch die Sicherheit für den Patienten erhöht wird und die damit einhergehenden kürzeren Operationszeiten und Hautschnitte den postoperativen Schmerz reduzieren und die Nachbehandlungszeit verkürzen.
Spezielle Wirbelsäulen-Sprechstunde:
Patienten mit Wirbelsäulenleiden stellen zahlenmäßig die größte Gruppe in der Sprechstunde der Neurochirurgischen Gemeinschaftspraxis am Klinikum Vest dar. Sie werden von den drei Oberärzten und dem Chefarzt der Klinik dienstags bis donnerstags vormittags ambulant untersucht und bezüglich des optimalen Therapieverfahrens beraten (Anmeldung: 02361 56-3650). Ein Teil der Patienten kann neben dem operativen Eingriff auch über konservative oder interventionelle Therapien behandelt werden. Des weiteren besteht eine Kooperation mit der Orthopädischen Klinik des Klinikum Vest, die eine multimodale Schmerztherapie für chronische Rückenschmerz-Patienten anbietet.
Im folgenden wird ein Überblick über die verschiedenen Operationsmethoden im Bereich der Wirbelsäule, die in der Neurochirurgischen Klinik des Klinikum Vest durchgeführt werden gegeben:
Bandscheibenvorfall der Lendenwirbelsäule:
Die Lendenwirbelsäule unterliegt sehr starken Belastungen. Diese führen besonders im unteren Bereich zu Fehl- und Überlastungen, die sich in Schmerzen, aber auch in Funktionsstörungen der Nerven zeigen können. Die einfachste Form ist die Bandscheibenprotrusion. Hierbei handelt es sich um eine Vorwölbung der Bandscheibe, die Rückenschmerzen (Lumbago) und/oder Schmerzen im Bein (Ischialgie oder Lumboischialgie) verursachen kann.
Reißt der äußere feste Faserknorpel ein, kommt es zum Austritt des weichen inneren Bandscheibenkerns in den Rückenmarkskanal. Die Patienten verspüren dann häufig einen sehr heftigen Rückenschmerz. Drückt das ausgetretene Bandscheibenstück auf eine Nervenwurzel, kommt es zu Lumboischialgien, häufig verbunden mit Gefühlsstörungen, aber manchmal auch zu Lähmungen im Bein oder Gesäß. Bei sehr großen Bandscheibenvorfällen können auch die Nervenfasern für die Harnblase oder den Enddarm betroffen sein. In diesen, glücklicherweise seltenen Fällen kommt es zu einem akuten Kontrollverlust über Blase und Darm. Bei diesem Notfall ist eine sofortige Behandlung in einer spezialisierten Klinik notwendig.
Diagnostik:
Der wichtigste Bestandteil der Befunderhebung liegt in der Anamnese. Oft ergeben sich aus Ihren Angaben konkrete Hinweise auf Ursache und Lokalisation der Erkrankung. Die zweite Säule der Befunderhebung ist die klinische Untersuchung, die schon oft einen Hinweis auf eine genaue Lokalisation des Bandscheibenschadens gibt. Technische Untersuchungsverfahren bauen auf diesen beiden Säulen auf.
Übliche Untersuchungsverfahren sind routinemäßig:
die Magnetresonanztomographie (MRT), Untersuchungsmethode der Wahl zur Darstellung des Rückenmarks, der Nervenwurzeln und der Bandscheiben, die Röntgenuntersuchungen der Wirbelsäulen zur Diagnostik von Fehlbildungen, Fehlstellungen und starken degenerativen Veränderungen und die Funktionsaufnahmen der Wirbelsäule zur Diagnose einer Instabilität. In Ausnahmefällen müssen zusätzliche diagnostische Möglichkeiten wie die CT-Untersuchungen zur Beurteilung der knöchernen Strukturen der Wirbelsäule, die Myelographie mit post-Myelo-CT (Röntgen und Computertomogramm nach Einspritzen von Kontrastmittel in den Rückenmarkskanal), Elektrophysiologische Untersuchung zur Lokalisation einer Nervenschädigung und eine Diskographie zur Verifizierung einer schmerzhaften Bandscheibe eingesetzt werden.
Therapie - nicht-operativ (konservativ):
Im Vordergrund der Therapie steht die konservativ physikalische Behandlung. Dabei wird durch den Einsatz unterschiedlicher Techniken die wenig beachtete Bauch- und Rückenmuskulatur gezielt trainiert und der Schmerz medikamentös gelindert. Erleichternd kann dabei die Stufenbettlagerung sein. Hier finden die Patienten eine für Sie entlastende Position, die gleichzeitig den Druck in der Bandscheibe reduziert und zu einer Verringerung der Nervenwurzelreizung führt. Ebenfalls sehr hilfreich sind Wärmeanwendungen als Bäder und auch als Heilschlammpackung.
Der wichtigste Bestandteil ist jedoch die Krankengymnastik, bei der Sie lernen den Rücken durch gezielten Einsatz der Muskulatur aktiv zu entlasten. Diese Maßnahmen führen bei den meisten Patienten zu einer deutlichen Linderung der Beschwerden, so dass eine Operation nicht notwendig ist.
Die konservative Behandlung kann sowohl ambulant als auch unter stationären Bedingungen durchgeführt werden. Sehr wichtig ist dabei Ihre eigene Motivation. Die physiotherapeutische Behandlung ist eine Hilfe zur Selbsthilfe. Nur bei konsequenter Fortführung der erlernten Übungen ist eine dauerhafte Schmerzlinderung möglich.
Therapie - operativ:
Eine sofortige operative Behandlung ist bei den seltenen Massenvorfällen der Bandscheibe mit hochgradiger Einengung des Rückenmarskanals notwendig, die zu einem Kontrollverlust über die Harnblase oder den Enddarm führen. Bei verspäteter Behandlung kann es hier zu dauerhaften Funktionsstörungen kommen.
Ebenfalls dringend ist eine operative Behandlung bei akuten Lähmungen. Hier kann eine längere Verzögerung zu dauerhaften Schäden führen. Eine weitere Behandlungsindikation besteht bei fortdauernden Schmerzen trotz konsequenter physiotherapeutische Behandlung.
Methodisch kommt in unserer Klinik am häufigsten die Mikrochirurgische Bandscheibenoperation zur Anwendung. Sie wird vor allem bei Patienten eingesetzt, bei denen der Bandscheibenvorfall mit ausgeprägten Abnutzungserscheinungen der Wirbelsäule, mit einer Vergrößerung der Wirbelgelenke, starker Verdickung der Bänder und knöchernen Einengungen des Rückenmarkskanals einhergeht. Über einen 3-4 cm langen Hautschnitt wird unter dem OP-Mikroskop die knöcherne und bindegewebige Einengung des Rückenmarkskanals beseitigt, die schmerzhafte Nervenwurzel freigelegt und der Bandscheibenvorfall entfernt. In einigen Fällen müssen auch lose, stark veränderte Teile des inneren Bandscheibenkerns entfernt werden. Häufig kann jedoch die Bandscheibe erhalten verbleiben und die Beweglichkeit der Wirbelsäule in diesem Bereich weiter gewährleistet werden. Alternativ wird in unserer Klinik auch die Methode der Endoskopischen Bandscheibenoperationen vorgehalten.
Diese Operationsmethode findet vor allem bei den Bandscheibenvorfällen im Bereich des Neuroforamens (knöcherner Austritt des Nerven aus dem Rückenmarkskanal) Anwendung. Der Bandscheibenvorfall kann hier über einen sehr kleinen Schnitt unter endoskopischer Kontrolle entfernt werden.
Verlauf nach der Operation:
Sie können bereits am ersten Tag nach der Operation in Begleitung unserer Physiotherapeuten aufstehen. Der Aufenthalt in der Klinik ist relativ kurz (4-7 Tage). Sie erlernen in der postoperativen Phase die wichtigsten Verhaltensregeln und Grundelemente der Wirbelsäulengymnastik. Diese sollte in Kooperation mit Ihrem Hausarzt fortgeführt werden. Eine anschließende Rehabilitation ist empfehlenswert. Unser Sozialdienst wird Sie hier beraten.
Komplikationen:
Komplikationen sind bei diesen Eingriffen relativ selten. Sollten jedoch unerwartete Probleme bei oder nach einer Operation auftreten, so können diese durch die Zusammenarbeit der Ärzte der verschiedenen Fachdisziplinen am Klinikum Vest in der Regel rasch und für den Patienten sicher beherrscht werden. Auch über diese Thermatik wird mit Ihnen ausführlich gesprochen werden.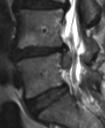
Abbildung 1: Bandscheibenvorfall zwischen 4. und 5. Lendenwirbelkörper (Pfeil)
Bandscheibenvorfall der Halswirbelsäule:
Verschleißbedingte Veränderungen im Bereich der Halswirbelsäule stellen ein sehr häufiges Problem in der Bevölkerung dar. Insbesondere Bandscheibenerkrankungen können sich als Nacken-, Kopf- und Schulter-/Armschmerzen, Missempfindungen sowie unterschiedlich ausgeprägte Störungen der Kraftentfaltung der Gliedmassen bemerkbar machen. In unserer Klinik bieten wir das gesamte Diagnostik- und Behandlungsspektrum einschließlich schmerztherapeutischer, physiotherapeutischer und operativer Verfahren an.
Diagnostik:
Wesentlich für die Diagnosefindung ist die körperliche Untersuchung des Patienten. Ergänzende apparative Untersuchungsverfahren sind das MRT, CT, herkömmliche Röntgenaufnahmen sowie elektrophysiologische Untersuchungen.
Therapie - nicht-operativ (konservativ):
Sofern keine zwingende Operationsnotwendigkeit besteht, kann im Rahmen eines ca. fünftägigen stationären Aufenthaltes über eine Kooperation mit der Neurologischen Klinik am Klinikum Vest eine intensive krankengymnastische und schmerztherapeutische Behandlung ermöglicht werden. Im Anschluß daran kann ferner eine Anschlussheilbehandlung beantragt werden, um die Behandlungsergebnisse weiter zu stabilisieren und um somit eine etwaige Operation vermeiden zu helfen.
Therapie - operativ:
Eine Operation muss unter Berücksichtigung aller Befunde dann erwogen werden, wenn Schmerzzustände anhalten oder Lähmungserscheinungen aufgetreten sind. Ziel der Operation ist es, den aufgetretenen Druck auf das Rückenmark oder die Nervenwurzel zu beseitigen bzw., wenn vorhanden, Fehlstellungen der Wirbelsäule zu korrigieren. Die Wahl des konkreten Operationsverfahrens richtet sich dabei nach der Lage des Bandscheibenvorfalles und dem Ausmaß sonstiger Verschleiß bedingter Veränderungen. Wenn bei der Operation die gesamte Bandscheibe ausgeräumt werden muß, wird um die Höhe des Bandscheibenraumes wiederherzustellen ein Bandscheibenersatz eingesetzt. Dabei findet überwiegend ein biokompatibler Kunststoffkörper oder eine Bandscheibenprothese Anwendung. Art und Umfang der in Frage kommenden Operationstechnik müssen für jeden Patienten individuell besprochen werden.
Neben der Bandscheibenoperation von vorn über einen ca. 3 cm messenden Hautschnitt am Hals werden ausserdem Operationen von hinten über den Nacken bei bestimmten Bandscheibenvorfällen und Einengungen des Rückenmarkskanals durchgeführt.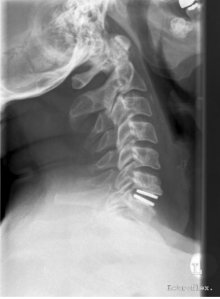
Abbildung 2: Implantierte Bandscheibenprothese nach Entfernung eines HWS-Bandscheibenvorfalls zwischen 6. und 7. Halswirbelkörper
Mikrochirurgische Therapie von Wirbelkanal-Verengungen (Spinalkanalstenose):
Durch Verschleiß kann es in zunehmendem Alter zu einer Verengung des Wirbelkanals kommen. Bei Spinalkanalstenosen der Lendenwirbelsäule bewirkt diese Verengung einen bewegungsabhängigen Druck auf die Nerven, die Patienten klagen über beidseitige Beinschmerzen insbesondere bei Belastung. Ist die Lebensqualität eingeschränkt, ist eine entlastende Operation sinnvoll. Hierzu verwenden wir ein minimal-invasives Verfahren, bei dem unter dem Mikroskop von einer Seite kommend die Nervenkompression beidseits beseitigt wird. Vorteil dieses Verfahrens ist die Bewahrung der Stabilität der Wirbelsäule.
Bei Spinalkanalstenosen der Halswirbelsäule kommt es zu einer Kompression des Rückenmarks, die sich in Geh- und Gefühlsstörungen äußern. Schmerzen spielen eine untergeordnete Rolle. Zur Beseitigung der Einengungen im Bereich der Halswirbelsäule benutzen wir, je nach individuellem Befund, zwei verschiedene Operationsverfahren. Bei dem Eingriff von vorne werden - ähnlich wie bei der HWS-Bandscheibenoperation - die degenerativen Veränderungen, die das Rückenmark bedrängenden (Bandscheiben, Knochenanlagerungen etc.) entfernt und durch ein Implantat (Cage, Wirbelkörperersatz) ggf. mit zusätzlicher Implantation einer stabilisierenden Platte ersetzt. Bei der Entlastungsoperation von hinten, die die Beweglichkeit des Halses weniger beeinflusst werden unter dem Mikroskop die hinteren Anteile des Wirbels einfach zur Seite geklappt, was den Wirbelkanal aufdehnt. Spezielle Spangen halten die Wirbelbogen-Anteile in dieser aufgedehnten Position und geben dem so erweiterten Wirbelbogen seine Stabilität.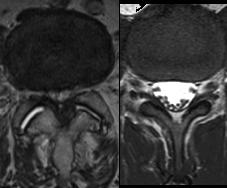
Abbildung 3: links deutlich eingeengter (Pfeile), rechts normal weiter Wirbelkanal im Bereich der Lendenwirbelsäule
Wirbelsäulenstabilisierung:
(siehe auch unter Informationsmaterial: Zeitung des Neurocentrums, Ausgabe 1, S. 1, 6-7). Wenn immer möglich, bevorzugen wir Operationen, die die Beweglichkeit der Wirbelsäule bewahren. Führt allerdings die Überbeweglichkeit der Wirbelsäule selbst, sei es durch Verschleiß, Unfall, Entzündung oder Tumor, zu Symptomen, sind versteifende (stabilisierende) Operationen unumgänglich. Bei Stabilisierungen im Bereich der Brust- und Lendenwirbelsäule werden unter Röntgen- und Navigationskontrolle Schrauben und Stäbe in die Wirbelsäule eingebracht. Falls nicht ohnehin die Wirbelsäule wegen anderer Operationsschritte größer freigelegt werden muß, wird hierbei eine minimal-invasive Technik zum Einbringen der Schrauben angewendet. Hierbei werden pro Schraube nur ca. 2 cm lange Hautschnitte benötigt. Entsprechend unserer Schwerpunktsetzung führen wir natürlich auch größere Eingriffe durch die Bauch- oder Brusthöhle durch, um, falls notwendig, die Wirbelsäule nicht nur von hinten, sondern auch von vorne zu stabilisieren.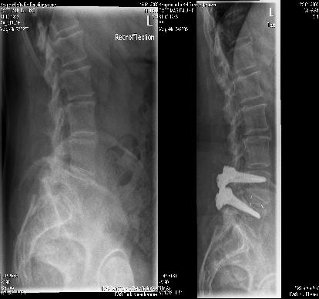
Abbildung 4: Wirbelgleiten zwischen 4. und 5. Lendenwirbelkörper vor und nach der Operation, in der der Wirbelkörper reponiert wurde und in reponierter Position mit einem Fixateur fixiert wurde.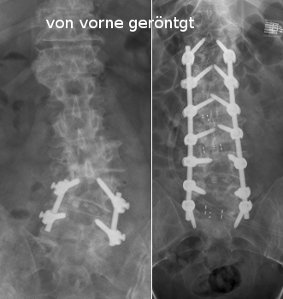
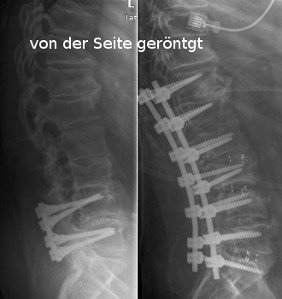
Abbildung 5 (jeweils links) zeigt eine schwer verschlissene Wirbelsäule mit Verdrehungen (Skoliose) und sekundärer, in vielen Bewegungs-Segmenten bestehender Einengung des Wirbelkanals, sowie deutlicher Instabilität. Ein Segment (LWK 4/5) wurde bereits vor Jahren stabilisiert, was zu einer vorübergehenden Beschwerdebesserung führte. Jetzt war eine langstreckige Stabilisierung der gesamten Lendenwirbelsäule mit insgesamt 14 Schrauben und 2 langen Stäben notwendig (BWK 12 - SWK 1), wobei bei diesem Eingriff die Fehlstellung (Verdrehung) korrigiert wurde (jeweils rechts).
Osteoporose:
Insbesondere bei Osteoporose kommt es häufig zu Brüchen im Bereich der Wirbelkörper. Dies ist oft mit starken Rückenschmerzen verbunden. Wenn es trotz Schmerztherapie zu keiner Linderung kommt, ist eine Kyphoplastie, die Aufrichtung und Zementauffüllung des betroffenen Wirbelkörpers, sinnvoll. Dieser Eingriff kann über zwei 1 cm lange Hautschnitte erfolgen.
Intraspinale Tumore:
Häufige Tumore des Rückenmarks sind spinale Meningeome oder Neurinome (Schwannom oder Neurofibrom), sowie die vom Rückenmark selbst ausgehenden Astrozytome oder Ependymome. Diese Tumore werden in mikrochirurgischer Technik mit modernsten Operationsmikroskopen operiert.
Intraoperativ werden das Rückenmark und die neuronalen Strukturen kontinuierlich durch elektrophysiologisches Monitoring überwacht, um einen vollständigen Funktionserhalt des Rückenmarkes zu gewährleisten. Der operative Zugang wird durch die Verwendung des intraoperativen Ultraschalls kleinstmöglich gehalten, hierdurch werden postoperative Instabilitäten der Wirbelsäule vermieden.
Das Ilio-Sakral-Gelenks-Schmerzsyndrom:
(siehe auch unter Informationsmaterial: Zeitung des Neurocentrums, Ausgabe 4, S. 10-11)
Die Iliosakralgelenke (ISG) oder sog. Darm-Kreuzbeingelenke weisen einen deutlich geringeren Bekanntheitsgrad als z. B. Knie-, Hüft- oder Schultergelenke auf. Sie stellen eine Verbindung zwischen der, in das Kreuzbein auslaufenden Wirbelsäule und dem Becken dar, wobei sie als großflächige Stoßdämpfer dienen, in dem sie die Kräfte unseres Körpergewichts auf die Beine übertragen. Bei Frauen ermöglichen sie zusätzlich während des Geburtsverlaufs die Weitung des Beckenrings. Bis auf diese eine Ausnahme ist allerdings keine höhergradige Bewegung in diesen Gelenken bekannt.
Wie alle anderen Gelenke, unterliegen auch die ISG einem altersbedingten Verschleiß, was sich in einer schmerzhaften ISG-Arthrose äußern kann. Auch nach Stürzen auf das Gesäß kann das ISG längere Zeit für Gesäßschmerzen sorgen. Selbstverständlich treten ISG-Beschwerden bei Rheuma-Patienten gehäuft auf, sind jedoch auch bei sonst gesunden Menschen nicht selten zu beobachten.
Gesäßschmerzen, teilweise mit Ausstrahlung in das Bein, sind Leitsymptom der ISG-Arthrose. Eine Abgrenzung zum eher Wirbelsäulen-bedingten Kreuzschmerz kann sehr schwierig sein und man schätzt, dass bei jedem fünften Patienten der gefühlte Kreuzschmerz auf eine Irritation des ISG zurückzuführen ist. ISG-Schmerzen werden typischerweise als stumpfe Kreuzschmerzen wahrgenommen, die tief etwas seitlich der Mittellinie lokalisiert sind und über das Gesäß bis zu Leiste oder auch weiter in die Obeschenkelvorderseite ausstrahlen können. Sie treten klassisch beim Aufstehen und Hinsetzen auf. Längeres Sitzen insbesondere auf einem harten Stuhl ist den Patienten kaum möglich, sodass sie lieber stehen oder nur auf der gegenseitigen Gesäßhälfte sitzen, um die kranke Seite zu entlasten. Auch nachts versuchen die Patienten ein Schlafen auf der betroffenen Seite zu vermeiden. Gehen, Stehen und Liegen bringen den Patienten in der Regel eine Schmerz-Linderung, wobei einige Patienten ihre ISG-bedingten Schmerzen auch beim Laufen angeben. Da einige, in das Bein ziehende Nerven, in der Nähe der Gelenkkapsel des ISG verlaufen, werden auch typische „Ischias-artige“ Beinschmerzen bei ausgeprägten ISG-Arthrosen beobachtet, die schwierig vom Schmerz eines Bandscheibenvorfalls zu unterscheiden sein können.
Eine Arthrose des ISG lässt sich röntgenologisch am besten über eine Computertomographie nachweisen. Hier finden sich typische Zeichen einer Gelenksverschleißes. Neben der CT-Untersuchung stellt die klinische Untersuchung die wichtigste Grundlage für die Diagnose eines ISG-Syndroms dar, wobei neben dem Bandscheibenvorfall auch ein Verschleiß des Hüftgelenks als mögliche Erklärung der Beschwerden ausgeschlossen werden muss.
Der erste Schritt der Behandlung eines gesicherten ISG-Schmerzsyndroms besteht in der Gabe von entzündungshemmenden Medikamenten und Schmerzmitteln sowie der Anwendung von Krankengymnastik. Hier wird versucht, über eine manuelle Therapie die sogenannte ISG-Blockade zu lösen. Ebenfalls bewährt haben sich Wärmeanwendungen, Fango-Packungen und Massagen. In einem zweiten Schritt kann man über eine CT-gesteuerte Infiltration des ISG, bei der lokale Betäubungsmittel und Cortsion in das Gelenk eingespritzt werden, versuchen das Schmerzsyndrom zu durchbrechen. Dieser Eingriff hat auch eine gewisse diagnostische Bedeutung, da er bei einem Ansprechen auf die Infiltration zeigt, dass mit hoher Wahrscheinlichkeit wirklich das ISG die Ursache der Schmerzen darstellt.
Bei einem chronischen ISG-Schmerzsyndrom, das nicht nachhaltig auf die oben genannten Therapie-Methoden anspricht, besteht jetzt seit kurzem auch die Möglichkeit einer minimal-invasiven ISG-Gelenksversteifung. In einem Eingriff in Vollnarkose werden hierbei zunächst die Flächen des verschlissenen Gelenks gereinigt, bevor das ISG dann durch Eindrehen einer Hohlschraube sowie durch Einbringen von Knochenersatzpräparat ruhig gestellt wird (Abbbildung 1). Während einer Phase von 6 Wochen nach der Operation, in der die Patienten ihr Bein über das Benutzen von Unterarm-Gehstützen entlasten müssen, kommt es dann zur vollkommenen knöchernen Durchbauung des Gelenks. Da die Beweglichkeit dieses Gelenks auch im normalen Leben nie benötigt wird, führt diese Gelenksversteifung zu keiner, für die Patienten spürbaren Funktionseinschränkung, beseitigt aber das Schmerzproblem mit sehr hoher Wahrscheinlichkeit. Als eine der ersten in Europa führte die Neurochirurgische Klinik des Klinikum Vest diesen Eingriff in den letzten Monaten einige male bei entsprechend ausgewählten Patienten durch. Mit unseren hierbei erzielten Behandlungsergebnissen können wir die bisher von dem Erfinder dieser neuen Methode, Herrn Dr. John Stark aus Minneapolis/USA veröffentlichten positiven Angaben bezüglich des Nutzens und Erfolgs dieses Verfahrens bestätigen.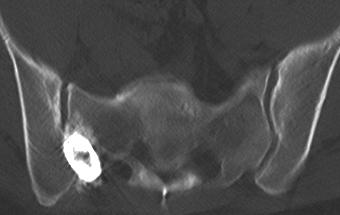
Abbildung 6: Der ISG-Cage liegt genau im Ileo-Sakrals-Gelenksspalt

























