Operative Eingriffe - Endoprothetik
Auch wenn eine auf dem Röntgenbild sichtbare Verschleißsituation vorliegt, muss diese nicht zwingend gleich operiert werden. Wir operieren keine Röntgen-Bilder!
Wenn Sie aber die unten aufgelisteten Fragen überwiegend mit Ja beantworten können, dann ist der Einbau eines künstlichen Hüftgelenkes für Sie sehr wahrscheinlich die bessere und auf Dauer auch die schmerzlindernste Option:
1. Leiden Sie unter Anlaufschmerzen?
2. Haben Sie Ruheschmerzen?
3. Werden Sie mitunter nachts durch die Schmerzen wach?
4. Müssen Sie, um die Schmerzen zu ertragen, mehrere Schmerzmittel am Tag einnehmen?
5. Ist Ihre Gehstrecke durch die Schmerzen eingeschränkt?
6. Sind Sie durch die Schmerzen in der Ausübung sozialer Kontakte eingeschränkt?
7. Erleben Sie einen Verlust Ihrer Lebensqualität?
Im nachfolgenden möchten wir Ihnen die Abläufe einer Prothesenimplantation am Hüftgelenk erläutern und in diesem Zusammenhang auf eventuelle Fragen Ihrerseits eingehen:
• Was sollten Sie vor einer Operation tun?
• Was geschieht während einer Operation?
• Was passiert nach der Operation?
• Welche Möglichkeiten der Rehabilitation habe ich?
• Was darf ich mit der neuen Hüfte und was nicht?
• Was sind die Risiken einer Operation?
• Was werden für Materialien benutzt?
• Wie lange hält eine Prothese?
• Noch offene Fragen?
Was sollten Sie vor einer Operation tun?
Die Versorgung mit einer Prothese ist ein geplanter Eingriff und sollte unter den bestmöglichsten Bedingungen stattfinden. Was ist dahingehend zu beachten oder zu tun?
• Generell empfiehlt es sich vor der Operation eine zahnärztliche Untersuchung zur Erhebung des Zahnstatus durchzuführen, inklusive der Anfertigung einer Übersichtsaufnahme der Zähne (OPG).
• Die Haut sollte im Bereich des Operationsgebietes tadellos sein. Ferner muss aber auch die gesamte Oberfläche des Beines intakt sein. Chronische Geschwüre an den Unterschenkeln, offene Füße oder starke Pilzbesiedlungen der Füße oder Zehen sollten nicht vorliegen.
• Vor der Operation erfolgt dahingehend eine Waschung der Haut im Operationsgebiet über insgesamt 5 Tage mit einer medizinischen Waschlösung zur vorbeugenden Reduktion der Keimzahl auf der Haut, um mögliche Verunreinigungen mit Hautbakterien so gering wie möglich zu halten. Zudem wird Ihnen eine Nasensalbe zur Reduktion der Nasenbesiedlung von uns ausgehändigt.
• Wenn Sie blutverdünnende Medikamente einnehmen sollten diese pausiert werden. Dahingehend sollten Sie Rücksprache mit Ihrem Hausarzt oder Kardiologen halten. Die Blutverdünner sind dann bestenfalls 7-10 Tage vor der Operation abzusetzen und gegen eine Thrombosespritze zu tauschen. Eine Ausnahme bildet das ASS (Aspirin). Hierunter kann eine Operation stattfinden.
• Für den Fall, dass Sie Cortison-Präparate einnehmen, sollten diese bestenfalls über den Zeitraum der Operation sowie der Nachbehandlung pausiert werden. Die Einnahme von Cortison während der Operation kann zu Wundheilungsstörungen führen.
• Haben Sie einen einliegenden Schrittmacher oder einen Port teilen Sie uns dies bitte mit. In diesem Fall muss im Vorfeld eine Blutuntersuchung durchgeführt werden um eventuelle bakterielle Besiedlungen der einliegenden Geräte nachzuweisen.
• Wenn Sie unter wechselhaften Fieberschüben leiden, Schwierigkeiten mit der Blasenfunktion haben, unter wiederkehrenden Harnwegsinfekten leiden oder künstliche Darm- oder Harnausgänge haben teilen Sie uns dies bitte ebenfalls mit.
Was geschieht während einer Operation?
Sind alle Vorbereitungen abgeschlossen werden Sie zu einem von Ihnen gewünschten Termin auf unsere Station (Station 5 oder 7) aufgenommen. Am Tag der Aufnahme finden gegeben falls noch zusätzliche Untersuchungen (EKG, Röntgen) statt. Ferner erfolgt die Aufklärung durch unsere Assistenzärzte sowie eine Aufklärung durch die Kollegen der Narkoseabteilung.
Da unsere Klinik zertifiziertes Endoprothesen-Zentrum ist, erfolgt vorab eine individuelle Planung Ihrer Operation mit einem Computerprogramm, in der Größe und Prothesenart individuell für Sie festgelegt werden kann (siehe Abb. 1). Etwaige Änderungen ergeben sich mitunter aber dennoch immer noch während der Operation.
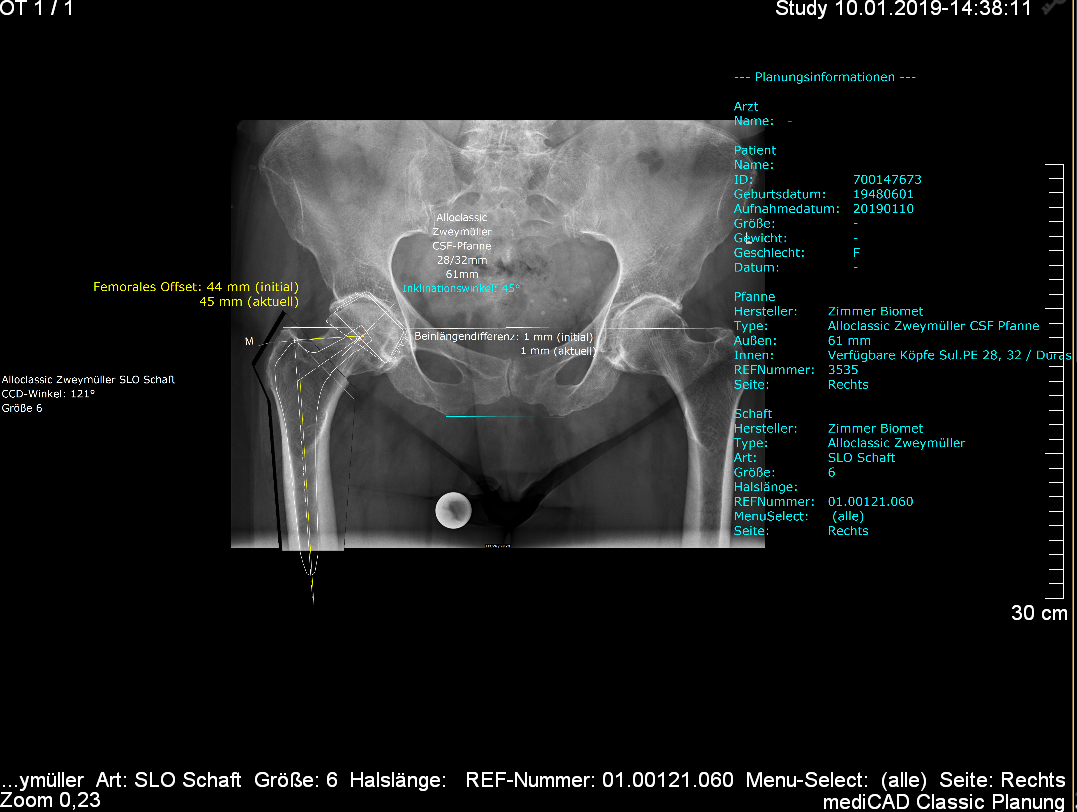
Abb. 1: Computer assistierte Planung einer Hüftgelenks-Prothese, mit Auswahl der einzubauenden Implantate. Im Rahmen der Planung ist es möglich die Abweichung der Beinlänge durch das Implantat zu simulieren und zu korrigieren.
Am nächsten Tag findet die Operation statt. Die Reihenfolge richtet sich nach dem Alter und den Vorerkrankungen. Ältere Patienten oder schwer erkrankte Patienten werden generell vorrangig operiert.
Ihre genaue Position können Sie durch die Krankenschwestern erfahren. In der Operationsvorbereitung werden Sie durch die Kollegen der Narkoseabteilung betreut, wo auch die Narkose eingeleitet wird. Hiernach werden Sie auf die Seite gelagert.
Wir bringen Ihre Hüft-Prothese durch einen sogenannten hinteren-seitlichen Zugang ein. Nach durchgeführter Hautwaschung und steriler Abdeckung erfolgt ein ca. 7-10cm langer Hautschnitt. Zunächst wird das Unterhautfettgewebe durchtrennt, bis der sogenannte Tractus iliotibialis, eine derbe bindegewebige Platte, sichtbar ist. Dieser wird durchtrennt und anschließend der Schleimbeutel entfernt. Als nächstes wird die Hüftkapsel eröffnet und der Hüftkopf aus der Pfanne herausgelöst.
Nun wird der Hüftkopf vom Schenkelhals abgesägt. Die Pfanne wird durch gezieltes Haken setzen dargestellt und gesäubert. Mit einer Fräse wird der Untergrund für die künstliche Pfanne, bis zur geplanten Größe oder ggf. auch abweichend vorbereitet, die Ränder der Pfanne angeraut.
Nach entsprechender Säuberung der Pfanne wird nun die originale Pfanne eingesetzt. Diese kann entsprechend der Art eingedreht, eingeschlagen oder einzementiert werden. Abschließend wird eine Kunststoff-Schale eingebracht.
Der Oberschenkel mit dem abgesägten Schenkelhals wird nun dargestellt. Es wird zunächst der Markrraum eröffnet und nun ebenfalls mit einer Fräse bis zur geplanten Größe oder ggf. auch abweichend aufbereitet. Ist der passende Schaft gefunden wird nun eine Probeprothese der entsprechenden Größe im Oberschenkel belassen. Auf den neuen Hals der Prothese wird ein Probekopf aufgesteckt und dieser in die Kunststoff Schale zurückgeführt (Reposition).
Kontrolliert werden nun:
1. Spannung
2. Stabilität
3. Luxationstendenz (Herausspringen des künstlichen Gelenkes)
4. Beinlänge
Ist dies alles nun zufriedenstellend wird ein Röntgen-Bild angefertigt. Zeigt auch dieses eine zufriedenstellende Situation wird der Probekopf aus der Kunststoff-Schale herausgeführt, der Probeschaft aus dem Oberschenkelknochen herausgeholt. Der Markraum wird ausgespült, das originale Prothesenmaterial eingebaut. Hierbei wird der Schaft eingeschlagen oder bei zementierten Varianten in den Zement im Markraum eingedrückt.
Es wird nun nochmalig ein Probekopf auf den neuen definitiven Prothesenhals aufgesteckt und in die Kunststoff-Schale zurückgeführt. Es erfolgt die erneute Kontrolle auf:
1. Spannung
2. Stabilität
3. Luxationstendenz (Herausspringen des künstlichen Gelenkes)
4. Beinlänge
Hier kann gegebenen falls noch durch die Wahl eines kleineren oder größeren Kopfes nachjustiert werden. Hat man sich auf eine Größe festgelegt und die Überprüfungskriterien sind zufriedenstellend geprüft worden, wird der Original Kopf auf den Prothesenhals aufgebracht. Die Kunststoff-Schale wird ausgespült und der Kopf in die Pfanne zurückgeführt. Die eigentliche Operation ist nun fertig. Die neue Prothese eingebaut.
Abschließend erfolgt die nochmalige Kontrolle nach Blutungen und deren Stillung, falls notwendig. Es folgen ein schichtweiser Wundverschluss sowie das Einlegen von einem oder bis zu zwei Drainageschläuchen. Der oberflächliche Wundverschluss erfolgt durch eine sich selbst auflösende, in der Haut versenkte Naht.
Die gesamte Operation vom Hautschnitt bis zur Hautnaht dauert ca. 60-90 Minuten.
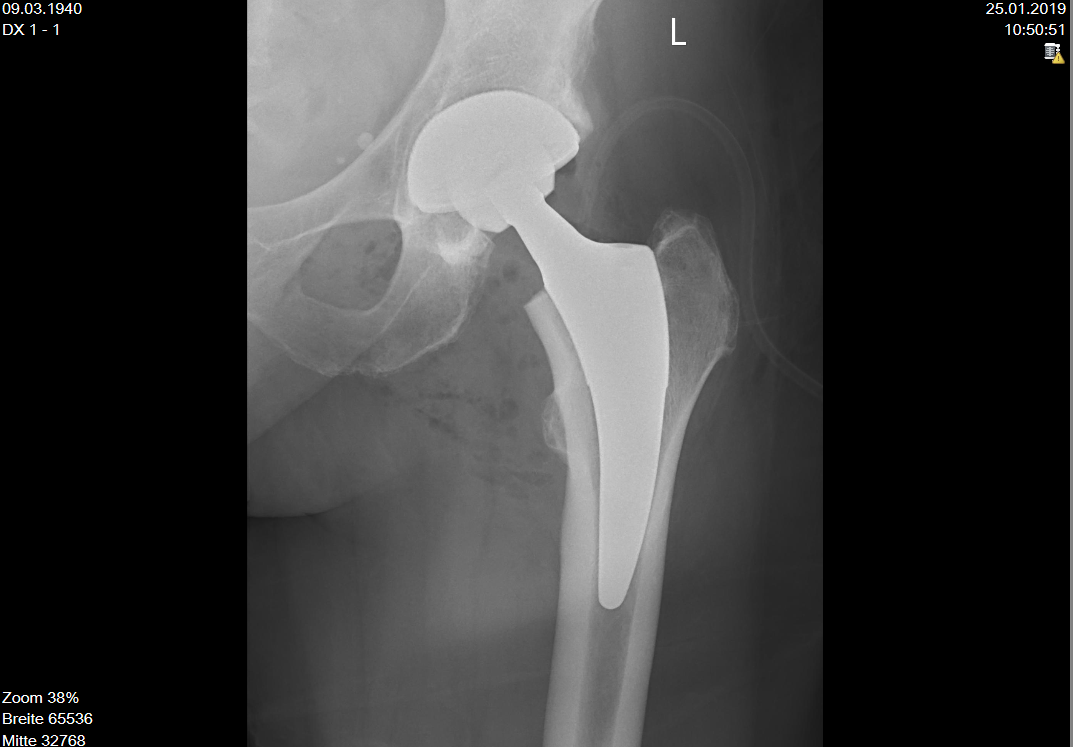
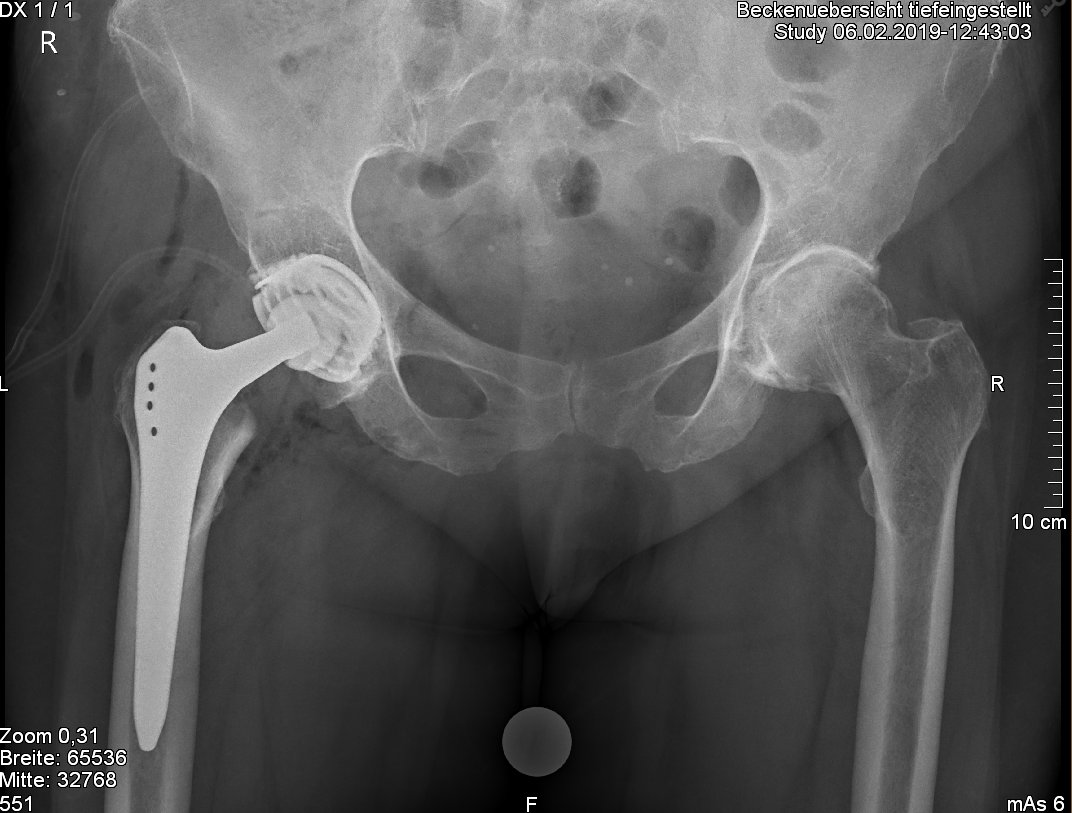
Abb. 2: (Links) Einbau einer zementfreien Hüftprothese mit sog. Pressfit Pfanne und einem Kurzschaft sowie Keramikkopf bei einer 78 jährigen Patientin. (Rechts) Ebenfalls zementfreie Hüftprothese mit einer sog. Schraubpfanne und einem Geradschaft bei einer 70 jährigen Patientin.
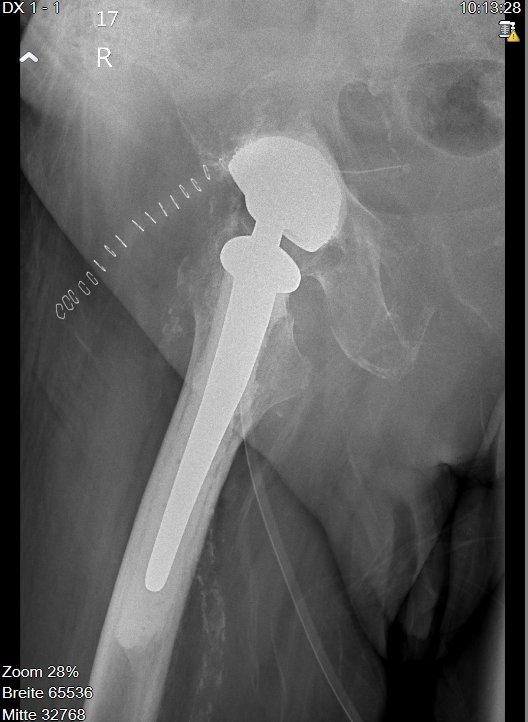
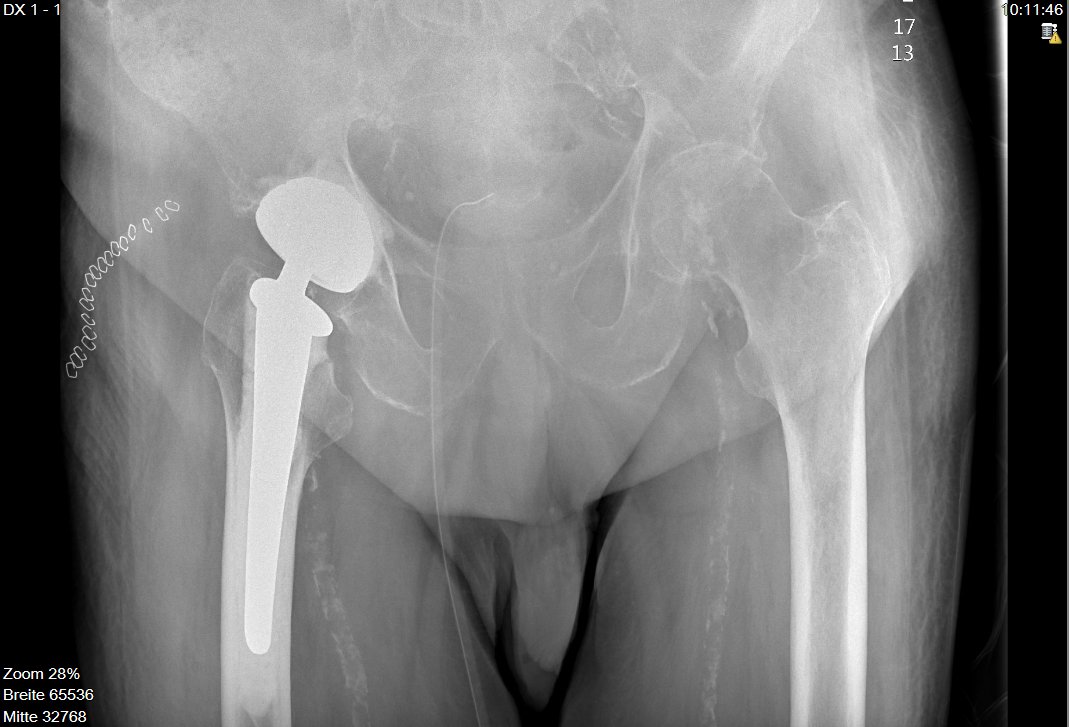
Abb. 3: Vollzementierte Hüftprothese (Pfanne und Schaft) bei einem 91 jährigen Patienten
Was passiert nach der Operation?
Nach nun erfolgter Implantation Ihres neuen Hüftgelenkes wird bereits am nächsten Tag eine sogenannte Bettkantenmobilisation durchgeführt. Hierbei werden Sie von den Krankenschwestern unterstützt mobilisiert, als auch in den Stand gestellt. Wenn es der Kreislauf zulässt gehen Sie mitunter auch ein paar Schritte in Ihrem Zimmer unter voller Belastung. Mobilisationsversuche sollten Sie aber innerhalb der ersten zwei Tage nicht alleine durchführen.
Es wird zudem eine Blutkontrolle am ersten Tag nach der Operation durchgeführt, um zu schauen wie viel Blut Sie während der Operation verloren haben.
Am zweiten Tag erfolgt der erste Verbandswechsel und die Drainageschläuche werden in der Regel gezogen (spätestens am dritten Tag). Die Physiotherapeuten werden nun anfangen mit Ihnen zu üben. Ziel ist es Sie im Umgang mit den Gehstützen zu trainieren, das richtige Laufen und Verhalten mit der Prothese zu erlernen.
Der stationäre Aufenthalt beträgt im Schnitt von der Aufnahme bis zur Entlassung 9 Tage. Zum Ende des Aufenthaltes sind die meisten Patienten auf der Stationsebene an Gehstützen mobil. Sollte das bei Ihnen noch nicht der Fall sein, seien Sie unbesorgt. Bei jedem Patienten besteht ein individueller Heilungsverlauf. In der anschließenden Reha-Maßnahme werden Sie weiter üben.
Stellen Sie sich aber auf eine generelle Genesungszeit von bis zu drei Monaten ein. Das heißt, bis sie sich so verhalten und gehen, ohne an die Prothese zu denken, die Schwellungen im Bein zurück gegangen oder eventuelle Blutergüsse abgebaut worden sind kann es die oben genannte Zeit in Anspruch nehmen.
Zum Zeitpunkt der Entlassung erhalten Sie Ihre Papiere in mehreren Ausführungen sowie eine Kopie Ihrer Röntgen-Bilder. Eine Nachbehandlung im ambulanten Rahmen erfolgt in der Regel durch Ihren Orthopäden. Eine Röntgen-Kontrolle ist in der Regel nicht notwendig.
Wenn es Ihnen aber ein Bedürfnis ist die Hüftprothese zu kontrollieren sollte dies frühestens drei Monate nach der Operation erfolgen. Eine Röntgen-Kontrolle macht zudem frühestens erst nach einem Jahr Sinn.
Sprechstundentermine vereinbaren Sie hierzu unter der Telefonnummer 02365-90 2501 o. unter der Online-Terminvergabe in unserer Endoprothesen-Sprechstunde.
Welche Möglichkeiten der Rehabilitation habe ich?
Es stehen generell vier Möglichkeiten zur Verfügung:
1. ambulante Rehabilitation
2. stationäre Rehabilitation
3. geriatrische Rehabilitation
4. alleinige Physiotherapie
Sowohl die ambulante, als auch die stationäre Rehabilitation wird durch unseren Sozialdienst für Sie mit organisiert. Teilen Sie uns Ihren Wunsch der Rehabilitationsart und den Ort mit. Im Rahmen einer stationären Rehabilitation ist es zudem wichtig zu wissen, ob Sie vorab nach Hause oder direkt aus dem Krankenhaus in die Reha-Klinik möchten.
Ihre Wünsche werden entsprechend an Ihre Krankenkasse oder falls Sie noch arbeiten sollten an die deutsche Rentenversicherung o. die Landesversicherungsanstalt weitergeleitet.
Die endgültige Entscheidung über Art und Ort der Rehabilitation wird von den oben genannten Institutionen gefällt. Falls diese Ihn nicht zusagen sollte besteht prinzipiell die Möglichkeit Einspruch dagegen einzulegen.
Bei sehr alten Patienten mit vielen Nebenerkrankungen besteht zudem die Möglichkeit einer geriatrischen Rehabilitation. Die Geriatrie ist eine Abteilung für Altersmedizin. Hier werden aber ähnlich wie in einer stationären Rehabilitation täglich durch Physiotherapeuten Maßnahmen durchgeführt. Die Dauer entspricht in etwa einer stationären Rehabilitation. Der Unterschied besteht aber darin, dass Sie weiterhin medizinisch von Internisten, respektive Geriatern betreut werden.
Wünschen Sie keine Rehabilitation besteht auch die Möglichkeit zur Durchführung von ambulanten Physiotherapien. Diese müssen durch den Hausarzt oder den Orthopäden verschrieben werden. Diese Methode empfehlen wir aber nur sehr jungen und im Vorfeld auch sehr fitten Patienten.
Nähere Informationen können Sie hier bei den Kollegen des Sozialdienstes Herrn Vollmering und Frau Polodzek einholen.
Prinzipiell sind auch vor der Operation und der stationären Aufnahme Terminvereinbarungen möglich. Dieses empfehlen wir auch zu tun, da es die Abläufe und Abstände zwischen einer stationären Behandlung bei uns und der nachgeschalteten Reha-Maßnahme deutlich verkürzt.
Was darf ich mit der neuen Hüfte und was nicht?
Ziel der Operation ist es zum einen Ihre Schmerzen zu eliminieren, aber auch Ihre Beweglichkeit zu verbessern.
Mit Ihrer neuen Prothese sind sie vor allem wieder alltagstauglich. Gehen, Stehen, schnelles Laufen, Treppen steigen sind kein Problem. Auch wandern, Hiking, Nordic walking, Fahrrad fahren oder Auto fahren stellen keine Einschränkungen dar.
Vermeiden sollten Sie aber starke Belastungen der Hüftprothese, wie z.B. beim Joggen oder axialen sportlichen Stauchungsbelastungen, wie beim Tennis oder Squash. Beim Schwimmen empfiehlt sich eher ein Kraul- oder Rückenschwimmen mit Paddelbewegungen der Beine.
Achten Sie beim Sitzen darauf, dass die Kniegelenke nicht höher als die Hüftgelenke stehen. Vermeiden Sie tiefe und weiche Sessel. Tiefe Kniebeugen sind genauso wie das Übereinanderschlagen der Beine oder das weite nach vorne Legen des Oberkörpers nicht zu empfehlen.
Was genau Sie beachten müssen wird nach der Operation mit den Physiotherapeuten wiederholt geübt. Zudem können Sie unter dem Ratgeber „Die neue Hüftprothese - Was darf ich und was nicht?“ alle wichtigen Details in Ruhe nachlesen.
Was sind die Risiken einer Operation?
Wie bei jeder Operation muss zwischen allgemeinen und speziellen Risiken unterschieden werden:
Allgemeine Risiken sind:
• Gefäßverletzungen mit daraus resultierenden Blutungen und Blutergüssen
• Nervenverletzungen mit meist vorübergehenden Taubheits- oder Kribbelgefühlen der Beine oder Füße sowie meist vorübergehenden Lähmungserscheinungen
• Wundheilungsstörungen, die je nach Ausprägung mitunter eine Wundrevision mit sich bringen
• Bewegungseinschränkungen durch Wundschmerz und das ungewohnte Prothesenmaterial
• Thrombosen und die daraus resultierende Lungenembolie bedingt durch den beckennahen Eingriff und die verlängerte Liegezeit
Spezielle Risiken sind:
• Brüche im Bereich der Pfanne und des Schaftes während des Einbringens der Prothese
• Lockerungen der Prothesenanteile. Hierbei unterscheidet man eine infektiöse, durch Bakterien ausgelöste, von einer nicht infektiösen Lockerung
• Beinlängenunterschiede
• Herausspringen der Hüftprothese, eine sogenannte Hüft-TEP Luxation
• Wechsel Operationen mit Austausch der alten gegen eine neue Prothese
• Brüche um die einliegende Prothese bei insbesondere Stürzen auf das Bein oder das Becken
Brüche während oder nach der Operation
Sollte es bei der Implantation der Prothese zu einer Verletzung des Knochens kommen wird diese unmittelbar in der Operation behandelt. Hierbei kommt es auf die Größe und Tiefe des Bruches an. Haarrisse müssen in der Regel nicht versorgt werden, bedingen aber zum Teil eine mehrwöchige Teilbelastung.
Bei größeren Brüchen an der Pfanne werden entsprechende abstützende Pfannen benutzt, die die Bruchzone entlasten. Bei Brüchen am Schaft können diese mit Drahtschlingen versorgt werden. Bei beiden Versorgungen ist nach der Operation eine mehrwöchige Teilbelastung notwendig.
Kommt es durch einen Sturz auf das Bein oder das Becken zu einem Bruch an der Pfanne oder um den Prothesenschaft kommt es wiederum auf die Stärke des Bruches an. Von Teilbelastung ohne Operation, über Wechsel der Pfannen- o. Schaftkomponenten, bis hin zu Anlagen von Drahtschlingen oder Platten ist alles möglich. In der Regel können aber solche Komplikation in dafür vorgesehenen Spezialkliniken gut und erfolgreich behandelt werden.
Lockerungen der Prothese
Wie oben bereits erwähnt unterscheiden wir zwischen einer infektiösen und einer nicht infektiösen Lockerung.
Diese können nach Jahren nach der Erstimplantation auftreten, aber auch kurz nach einem Protheseneinbau. Beide bedingen einen Austausch des Prothesenmaterials. Genaueres zu diesem Thema können Sie unter dem Abschnitt Prothesen-Lockerung nachlesen.
Beinlängenunterschiede
Durch Ihre neue Hüftprothese besteht die Möglichkeit sowohl einer Verlängerung, als auch einer Verkürzung des betroffenen Beines. Wir probieren diese Differenz so gering wie möglich zu halten. Hierbei sind aber bedingt durch die Stabilität Ihrer Hüftprothese Grenzen auferlegt.
Wichtig ist für Sie eine stabile Hüfte.
Beinlängenunterschiede sind mit Einlegesohlen oder Schuhabsatzerhöhungen auszugleichen. Hierfür empfehlen wir die Vorstellung nach Beendigung der Rehabilitation bei einem Orthopädie-Techniker.
Sollte Ihre Gegenseite auch eine Prothese benötigen sind dann Korrekturen der Beinlängenunterschiede möglich.
Hüft-TEP Luxation
Auch wenn Sie immer alle Ratschläge zur Bewegung mit einer Prothese befolgen besteht immer die Möglichkeit, dass die neue Hüftprothese herausspringt, sogenannt luxiert. Das ist für Sie selbstverständlich eine äußerst unangenehme Situation, kann aber in den überwiegenden Fällen ohne eine Operation wieder behoben werden.
Hierbei wird in einer Kurznarkose das künstliche Gelenk unter Zieh- und Drehbewegungen wieder zentriert. Eine Vollbelastung ist in der Regel kurz danach wieder möglich. Sollte es ein einmaliges Ereignis sein, sind soweit keine weiteren Maßnahmen mehr notwendig und Sie können die Klinik nach ungefähr zwei Tagen wieder verlassen.
Besteht aber eine deutliche wiederkehrende Luxationstendenz muss nach der Ursache geforscht werden und gegebenen falls eine operative Begutachtung mit eventuell Austausch der Prothese erfolgen.
Was werden für Materialien benutzt?
Die meisten Prothesenbestandteile, also die Pfanne und der Schaft, bestehen aus einer Kobalt-Chrom-Molybdän- oder Titan-Legierung. Ferner besteht die Einsatzschale in die Pfanne aus Polyethylen, einem Kunststoff. Die Köpfe sind entweder aus Keramik oder Metall.
Wir verwenden in unserem Haus moderne und standardisierte Schäfte und Pfannen sowie zu überwiegenden Teilen Keramikköpfe. Ältere und vielleicht noch bekannte Metall auf Metallverbindungen werden von uns nicht praktiziert.
Bei älteren und sturzgefährdeten Patienten nehmen wir unter Umständen auch Metallköpfe. Es besteht insofern entweder eine Keramik/Kunststoff oder Metall/Kunststoff Gleitfläche.
Die Frage ob zementiert oder zementfrei operiert wird richtet sich unter anderem nach der Beschaffenheit des Knochens, des Alters sowie der Defektsituation, insbesondere im Bereich der Pfanne. Beide Verfahren werden in unserem Haus praktiziert.
Sowohl zementiert, als auch zementfrei besteht nach der Operation die Möglichkeit zur Vollbelastung.
Wie lange hält eine Prothese?
Die Hüftprothese hat in der Regel eine sogenannte Standzeit von ungefähr 15 Jahren (+/- 5 Jahre). Dies hängt wiederum von vielen Variablen ab. Diese, welche Sie steuern können, sind zum Beispiel ein normales Körpergewicht, Vermeidung von extremen Belastungen wie Joggen, Tennis, Squash oder Ski fahren, eine gesunde Lebensweise sowie eine generelle Empfehlung zum Zigarettenverzicht.
Es gibt auch nicht wenige Patienten die mit einer Hüftprothese 20 oder mehr Jahre problemlos zurechtkommen. Aber irgendwann ist ein Verbrauch der Prothesenteile vorherrschend und ein Austausch notwendig. Daher sollte man den Zeitpunkt der Erstimplantation so lange wie möglich herauszögern.
Noch offene Fragen?
Wir hoffen Ihre offenen Fragen geklärt und vielleicht auch Ihre Ängste genommen zu haben. Falls Sie dennoch Fragen haben schreiben Sie sich diese auf und stellen Sie sie entweder in unserer Sprechstunde oder spätestens zum Zeitpunkt der Aufnahme auf unserer Station.
Termine in unserer Sprechstunde vereinbaren Sie bitte unter der Telefonnummer 02365-90 2501 o. unter der Online-Terminvergabe in unserer Endoprothesen-Sprechstunde.
Bis dahin wünschen wir Ihnen alles Gute
Ihr Orthopädie-Team der Paracelsus-Klinik
Auch wenn eine auf dem Röntgenbild sichtbare Verschleißsituation vorliegt, muss diese nicht zwingend gleich operiert werden. Wir operieren keine Röntgen-Bilder!
Wenn Sie aber die unten aufgelisteten Fragen überwiegend mit Ja beantworten können, dann ist der Einbau eines künstlichen Kniegelenkes für Sie sehr wahrscheinlich die bessere und auf Dauer auch die schmerzlindernste Option:
1. Leiden Sie unter Anlaufschmerzen?
2. Haben Sie Ruheschmerzen?
3. Werden Sie mitunter nachts durch die Schmerzen wach?
4. Müssen Sie, um die Schmerzen zu ertragen, mehrere Schmerzmittel am Tag einnehmen?
5. Ist Ihre Gehstrecke durch die Schmerzen eingeschränkt?
6. Sind Sie durch die Schmerzen in der Ausübung sozialer Kontakte eingeschränkt?
7. Erleben Sie einen Verlust Ihrer Lebensqualität?
Im nachfolgenden möchten wir Ihnen die Abläufe einer Prothesenimplantation am Kniegelenk erläutern und in diesem Zusammenhang auf eventuelle Fragen Ihrerseits eingehen:
• Was sollten Sie vor einer Operation tun?
• Was geschieht während einer Operation?
• Was passiert nach der Operation?
• Welche Möglichkeiten der Rehabilitation habe ich?
• Was darf ich mit dem neuen Knie und was nicht?
• Was sind die Risiken einer Operation?
• Was werden für Materialien benutzt?
• Wie lange hält eine Prothese?
• Noch offene Fragen?
Was sollten Sie vor einer Operation tun?
Die Versorgung mit einer Prothese ist ein geplanter Eingriff und sollte unter den bestmöglichsten Bedingungen stattfinden. Was ist dahingehend zu beachten oder zu tun?
• Generell empfiehlt es sich vor der Operation eine zahnärztliche Untersuchung zur Erhebung des Zahnstatus durchzuführen, inklusive der Anfertigung einer Übersichtsaufnahme der Zähne (OPG).
• Die Haut sollte im Bereich des Operationsgebietes tadellos sein. Ferner muss aber auch die gesamte Oberfläche des Beines intakt sein. Chronische Geschwüre an den Unterschenkeln, offene Füße oder starke Pilzbesiedlungen der Füße oder Zehen sollten nicht vorliegen.
• Vor der Operation erfolgt dahingehend eine Waschung der Haut im Operationsgebiet über insgesamt 5 Tage mit einer medizinischen Waschlösung zur vorbeugenden Reduktion der Keimzahl auf der Haut, um mögliche Verunreinigungen mit Hautbakterien so gering wie möglich zu halten. Zudem wird Ihnen eine Nasensalbe zur Reduktion der Nasenbesiedlung von uns ausgehändigt.
• Wenn Sie blutverdünnende Medikamente einnehmen sollten diese pausiert werden. Dahingehend sollten Sie Rücksprache mit Ihrem Hausarzt oder Kardiologen halten. Die Blutverdünner sind dann bestenfalls 7-10 Tage vor der Operation abzusetzen und gegen eine Thrombosespritze zu tauschen. Eine Ausnahme bildet das ASS (Aspirin). Hierunter kann eine Operation stattfinden.
• Für den Fall, dass Sie Cortison-Präparate einnehmen, sollten diese bestenfalls über den Zeitraum der Operation sowie der Nachbehandlung pausiert werden. Die Einnahme von Cortison während der Operation kann zu Wundheilungsstörungen führen.
• Haben Sie einen einliegenden Schrittmacher oder einen Port teilen Sie uns dies bitte mit. In diesem Fall muss im Vorfeld eine Blutuntersuchung durchgeführt werden um eventuelle bakterielle Besiedlungen der einliegenden Geräte nachzuweisen.
• Wenn Sie unter wechselhaften Fieberschüben leiden, Schwierigkeiten mit der Blasenfunktion haben, unter wiederkehrenden Harnwegsinfekten leiden oder künstliche Darm- oder Harnausgänge haben teilen Sie uns dies bitte ebenfalls mit.
Was geschieht während einer Operation?
Sind alle Vorbereitungen abgeschlossen werden Sie zu einem von Ihnen gewünschten Termin auf unsere Station (Station 5 oder 7) aufgenommen. Am Tag der Aufnahme finden gegeben falls noch zusätzliche Untersuchungen (EKG, Röntgen) statt. Ferner erfolgt die Aufklärung durch unsere Assistenzärzte sowie eine Aufklärung durch die Kollegen der Narkoseabteilung.
Da unsere Klinik zertifiziertes Endoprothesen-Zentrum ist, erfolgt vorab eine individuelle Planung Ihrer Operation mit einem Computerprogramm, in der Größe und Prothesenart individuell für Sie festgelegt werden kann (s. Abb 1). Etwaige Änderungen ergeben sich mitunter aber dennoch immer noch während der Operation.
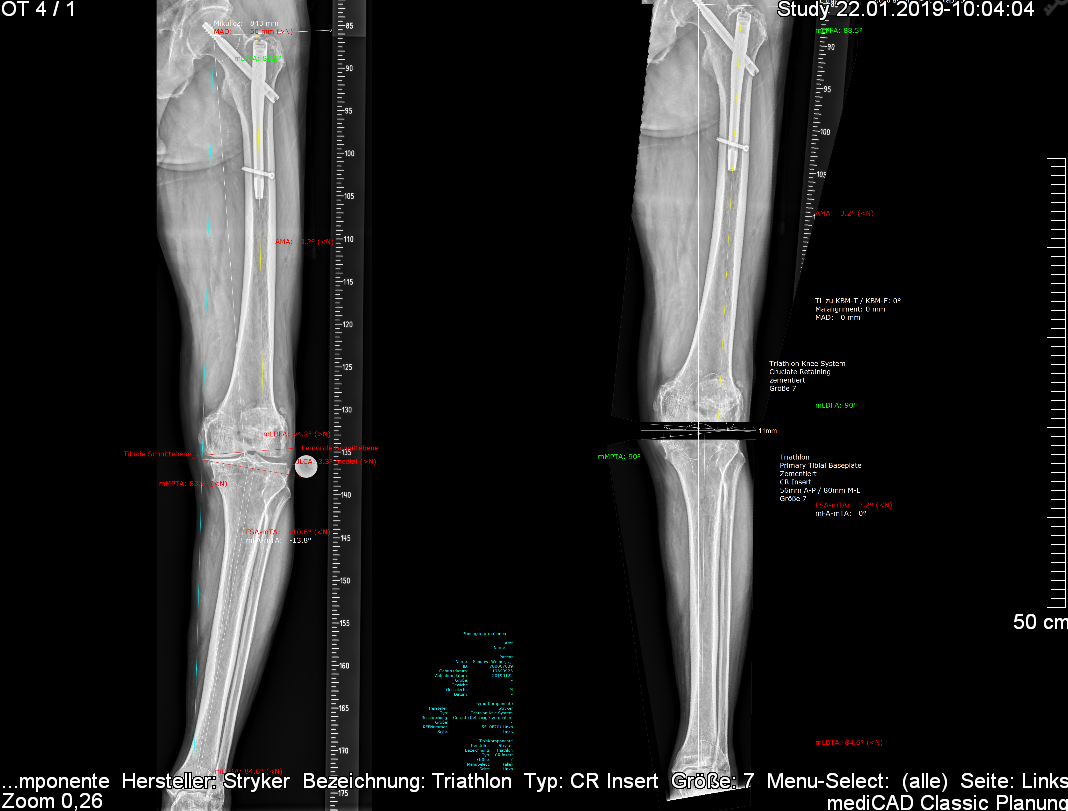
Abb.1: Computer assistierte Planung einer Kniegelenks-Prothese, mit Auswahl des einzubauenden Implantats. Zu erkennen ist auch, dass im Vorfeld schon bestehende Achsenfehler (O-Bein) im Computer korrigiert werden können.
Am nächsten Tag findet die Operation statt. Die Reihenfolge richtet sich nach dem Alter und den Vorerkrankungen. Ältere Patienten oder schwer erkrankte Patienten werden generell vorrangig operiert.
Ihre genaue Position können Sie durch die Krankenschwestern erfahren. In der Operationsvorbereitung werden Sie durch die Kollegen der Narkoseabteilung betreut, die einen Schmerzkatheter am zu operierenden Bein anlegen sowie die Narkose durchführen.
In Abhängigkeit des Gelenkverschleißes und der Stabilität der Bänder bestehen mehrere Möglichkeiten eines Kniegelenkersatzes (einseitiger o. zweiseitiger Oberflächenersatz, achsengeführter Gelenkersatz). Hier ist exemplarisch das Vorgehen bei einem zweiseitigen Oberflächenersatz erläutert, was auch den häufigsten Ersatz darstellt.
Nach durchgeführter Hautwaschung und steriler Abdeckung erfolgt ein ca. 20cm langer Hautschnitt vom Oberschenkel über die Kniescheibe bis an den Schienbeinvorsprung. Zunächst wird das Unterhautfettgewebe durchtrennt, bis die Kniegelenkskapsel sichtbar ist. Dieser wird unter Umschneidung der Kniescheibe an der Innenseite eröffnet. Teile des hinter der Kniescheibe liegenden Fettkörpers werden entfernt und das Kniegelenk gebeugt aufgestellt. Hierbei wir die Kniescheibe mit der Rückfläche nach oben umgeklappt.
Es erfolgt eine weitere Entfernung der entzündlich veränderten Schleimhaut sowie des vorderen Kreuzbandes. Mittels einer Schnittlehre werden nun in kleineren Einzelschritten am Oberschenkel die verschlissenen Knorpeloberflächen entsprechend der geplanten Größe der Prothese abgesägt.
Nun wird am Schienbeinplateau ebenfalls die verschlissene Knorpeloberfläche am Stück, ebenfalls unter Verwendung einer Schnittlehre, abgesägt.
Hiernach werden im Bereich der Schienbeinplateaus die noch verbliebenen Meniscus- und Weichteilanteile unter Schonung der Seitenbänder entfernt.
Probeprothesen für den Oberschenkel und das Schienbeinplateau werden aufgesteckt. Auf die Probeprothese am Schienbeinplateau wird zudem die Einsatzfläche aus Kunststoff (sog. Inlay) eingebracht. Hierbei besteht die Möglichkeit unterschiedliche Höhen auszuprobieren.
Kontrolliert werden nun:
1. Spannung
2. Stabilität
3. Streck- und Beugefähigkeit
Ist dies alles zufriedenstellend wird ein Röntgen-Bild angefertigt. Zeigt auch dieses eine zufriedenstellende Situation werden über die einliegenden Probeprothesen die Verankerungen für die Originalprothesen angefertigt und die Probeprothesen danach entfernt.
Die Knochenoberflächen werden anschließend ausgiebig gespült und getrocknet. Eine Blutsperre am oberen Drittel des Oberschenkels wird angestellt, damit über den Zeitraum der Zementierung so wenig Blut wie möglich mit dem Zement und der Prothese in Kontakt geraten.
Die Zementierung wird vorbereitet und nach wenigen Minuten der weiche Zement auf die Prothesenrückflächen dünn aufgetragen. Nun wird zunächst am Schienbeinplateau die Prothese eingedrückt und durch Nachschlagen fest in den Knochen versenkt. Ausgetretene Zementreste an den Rändern entfernt und im hinteren Kapselbereich entfernt.
Das Probekunststoff-Inlay aufgesetzt, wird nun auch die endgültige Oberschenkelprothese in den Oberschenkel eingedrückt und durch Nachschlagen fest in den Knochen versenkt. Hiernach werden wieder ausgetretene Zementreste an den Rändern entfernt.
Das Bein wird nun für ca. 12 Minuten in voller Streckstellung belassen, bis der Zement ausgehärtet ist. Während dieser Wartezeit wird die Kniescheibenrückfläche zum einen geglättet, knöcherne Ausziehungen entfernt sowie eine Verödung der umliegenden Nervenendigungen durchgeführt.
Nach Aushärtung des Zementes erfolgt mit dem einliegenden Probe-Inlay erneut die Kontrolle auf:
1. Spannung
2. Stabilität
3. Streck- und Beugefähigkeit
Hier kann gegebenen falls noch durch die Wahl eines kleineren oder größeren Inlays nachjustiert werden. Hat man sich auf eine Größe festgelegt und die Überprüfungskriterien sind zufriedenstellend, wird das Original-Inlay aufgebracht. Es erfolgt eine Röntgen-Kontrolle sowie die Öffnung der Blutsperre. Die eigentliche Operation ist nun fertig. Die neue Prothese eingebaut.
Abschließend erfolgt die nochmalige Kontrolle nach Blutungen und deren Stillung, falls notwendig. Es folgen ein schichtweiser Wundverschluss sowie das Einlegen von einem oder bis zu zwei Drainageschläuchen. Der oberflächliche Wundverschluss erfolgt durch Klammernähte.
Die gesamte Operation vom Hautschnitt bis zur Hautnaht dauert ca. 90-120 Minuten.
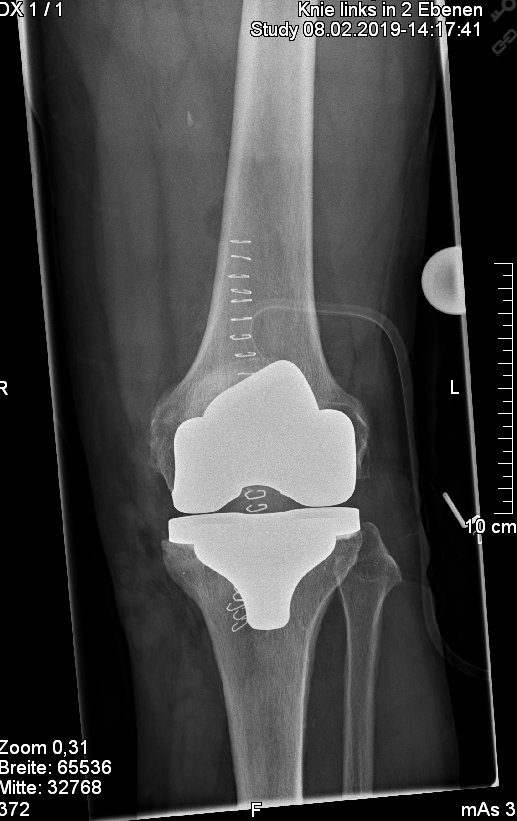
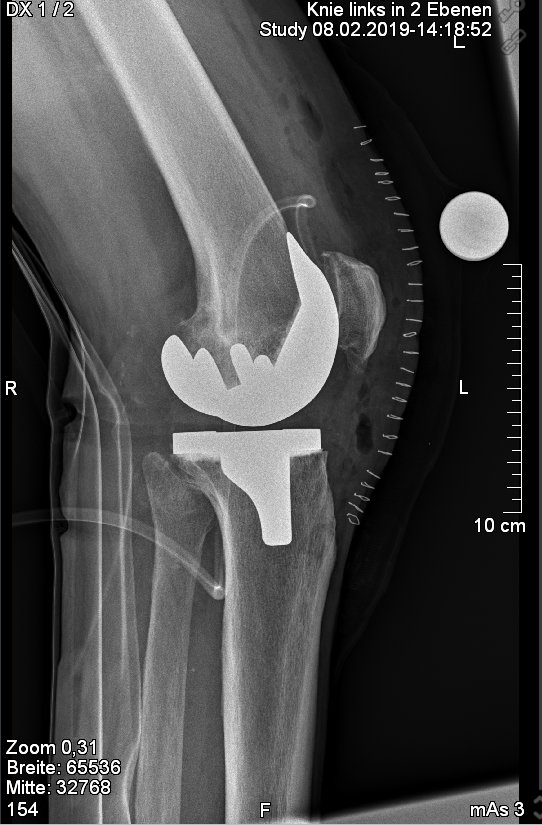
Abb. 2: Einbau eines sog. bicondylären Oberflächenersatzes bei einem 69 jährigen Patienten.
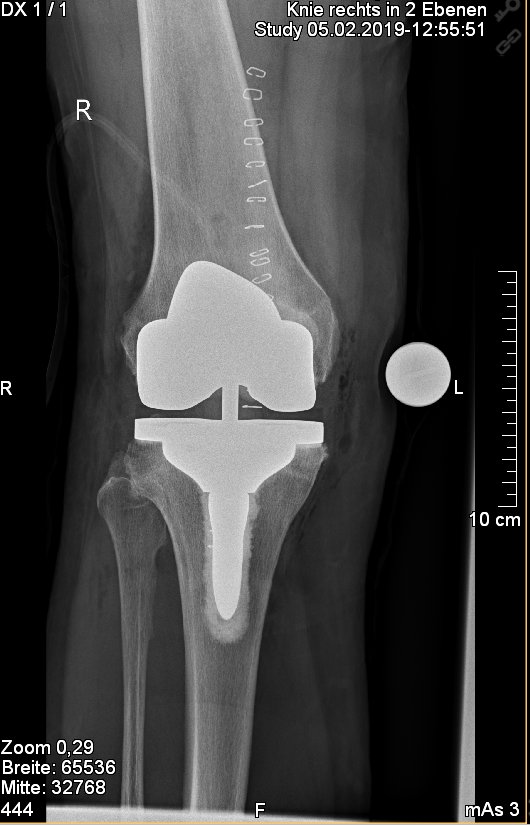
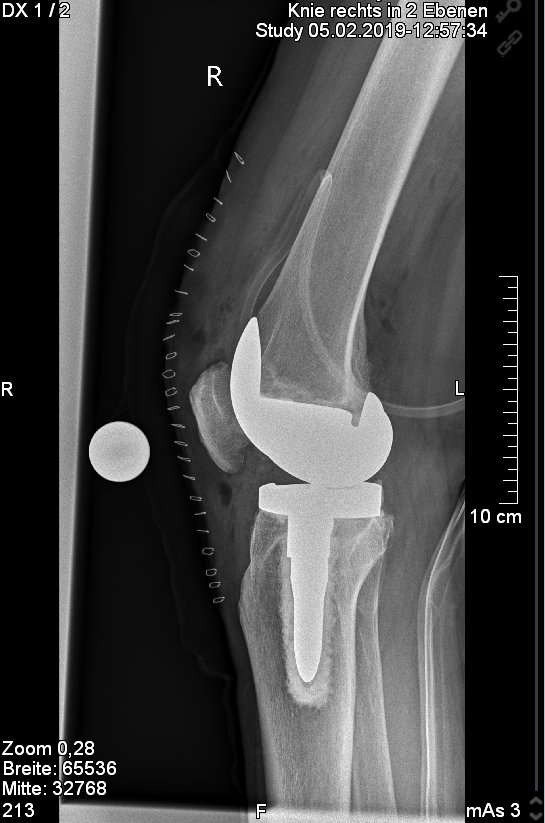
Abb. 3: Einbau einer sog. "posterior stabelized" Knieprothese bei einer 75 jährigen Patientin. Bei ungenügender hinterer Kreuzband- oder Seitenbandführung kann hier durch den Einbau dieses Prothesentypes die notwendige Stabilität wiederhergestellt werden. Zur besseren Kraftübertragung erfolgt hierbei der zementierte Einbau eines metallenen Zapfens in den Unterschenkel.
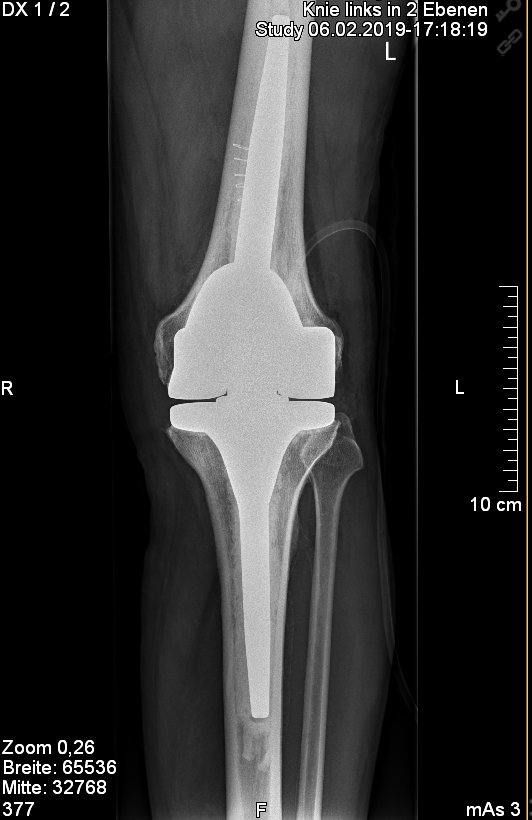
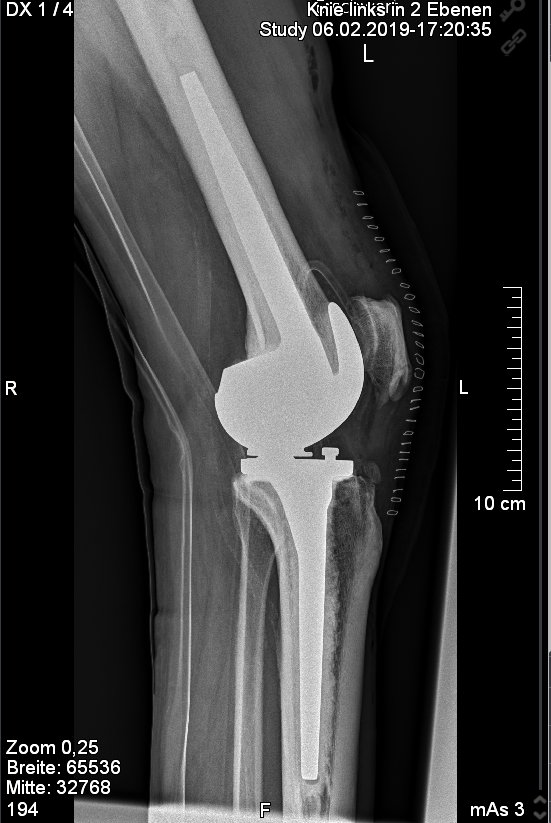
Abb. 4: Einbau einer sog. achsgeführten zementierten Knieprothese bei einem 65 jährigem Patienten. Dies wird bei ungenügender seitlicher Bandführung sowie auch ungenügender hinterer Kreuzbandstabilität notwendig.
Was passiert nach der Operation?
Nach nun erfolgter Implantation Ihres neuen Kniegelenkes wird bereits am nächsten Tag eine sogenannte Bettkantenmobilisation durchgeführt. Hierbei werden Sie von den Krankenschwestern unterstützt mobilisiert, als auch in den Stand gestellt. Wenn es der Kreislauf zulässt gehen Sie mitunter auch ein paar Schritte in Ihrem Zimmer unter voller Belastung. Mobilisationsversuche sollten Sie aber innerhalb der ersten zwei Tage nicht alleine durchführen.
Es wird zudem eine Blutkontrolle am ersten Tag nach der Operation durchgeführt, um zu schauen wie viel Blut Sie während der Operation verloren haben.
Am zweiten Tag erfolgt der erste Verbandswechsel und die Drainageschläuche werden in der Regel gezogen (spätestens am dritten Tag). Die Physiotherapeuten werden nun anfangen mit Ihnen zu üben. Ziel ist es Sie im Umgang mit den Gehstützen zu trainieren, das richtige Laufen und Verhalten mit der Prothese zu erlernen.
Durch die Kollegen der Narkoseabteilung wird Ihr Schmerzkatheter kontrolliert und am dritten Tag nach der Operation entfernt. Zusätzlich beginnen wir mit einer passiven Bewegungsübung ihres Kniegelenkes auf einer automatischen Beuge-/Streckmaschine.
Der stationäre Aufenthalt beträgt im Schnitt von der Aufnahme bis zur Entlassung 11 Tage. Zum Ende des Aufenthaltes sind die meisten Patienten auf der Stationsebene an Gehstützen mobil. Sollte das bei Ihnen noch nicht der Fall sein, seien Sie unbesorgt. Bei jedem Patienten besteht ein individueller Heilungsverlauf. In der anschließenden Reha-Maßnahme werden Sie weiter üben.
Stellen Sie sich aber auf eine generelle Genesungszeit von bis zu drei Monaten ein. Das heißt, bis sie sich so verhalten und gehen, ohne an die Prothese zu denken, die Schwellungen im Bein zurück gegangen oder eventuelle Blutergüsse abgebaut worden sind kann es die oben genannte Zeit in Anspruch nehmen.
Zum Zeitpunkt der Entlassung erhalten Sie Ihre Papiere in mehreren Ausführungen sowie eine Kopie Ihrer Röntgen-Bilder. Eine Nachbehandlung im ambulanten Rahmen erfolgt in der Regel durch Ihren Orthopäden. Eine Röntgen-Kontrolle ist in der Regel nicht notwendig.
Wenn es Ihnen aber ein Bedürfnis ist die Knieprothese zu kontrollieren sollte dies frühestens drei Monate nach der Operation erfolgen. Eine Röntgen-Kontrolle macht zudem frühestens erst nach einem Jahr Sinn.
Sprechstundentermine vereinbaren Sie hierzu unter der Telefonnummer 02365-90 2501 o. unter der Online-Terminvergabe in unserer Endoprothesen-Sprechstunde.
Welche Möglichkeiten der Rehabilitation habe ich?
Es stehen generell vier Möglichkeiten zur Verfügung:
1. ambulante Rehabilitation
2. stationäre Rehabilitation
3. geriatrische Rehabilitation
4. alleinige Physiotherapie
Sowohl die ambulante, als auch die stationäre Rehabilitation wird durch unseren Sozialdienst für Sie mit organisiert. Teilen Sie uns Ihren Wunsch der Rehabilitationsart und den Ort mit. Im Rahmen einer stationären Rehabilitation ist es zudem wichtig zu wissen, ob Sie vorab nach Hause oder direkt aus dem Krankenhaus in die Reha-Klinik möchten.
Ihre Wünsche werden entsprechend an Ihre Krankenkasse oder falls Sie noch arbeiten sollten an die deutsche Rentenversicherung o. die Landesversicherungsanstalt weitergeleitet.
Die endgültige Entscheidung über Art und Ort der Rehabilitation wird von den oben genannten Institutionen gefällt. Falls diese Ihn nicht zusagen sollte besteht prinzipiell die Möglichkeit Einspruch dagegen einzulegen.
Bei sehr alten Patienten mit vielen Nebenerkrankungen besteht zudem die Möglichkeit einer geriatrischen Rehabilitation. Die Geriatrie ist eine Abteilung für Altersmedizin. Hier werden aber ähnlich wie in einer stationären Rehabilitation täglich durch Physiotherapeuten Maßnahmen durchgeführt. Die Dauer entspricht in etwa einer stationären Rehabilitation. Der Unterschied besteht aber darin, dass Sie weiterhin medizinisch von Internisten, respektive Geriatern betreut werden.
Wünschen Sie keine Rehabilitation besteht auch die Möglichkeit zur Durchführung von ambulanten Physiotherapien. Diese müssen durch den Hausarzt oder den Orthopäden verschrieben werden. Diese Methode empfehlen wir aber nur sehr jungen und im Vorfeld auch sehr fitten Patienten.
Nähere Informationen können Sie hier bei den Kollegen des Sozialdienstes Herrn Vollmering und Frau Polodzek einholen.
Prinzipiell sind auch vor der Operation und der stationären Aufnahme Terminvereinbarungen möglich. Dieses empfehlen wir auch zu tun, da es die Abläufe und Abstände zwischen einer stationären Behandlung bei uns und der nachgeschalteten Reha-Maßnahme deutlich verkürzt.
Was darf ich mit dem neuen Knie und was nicht?
Ziel der Operation ist es zum einen Ihre Schmerzen zu eliminieren, aber auch Ihre Beweglichkeit zu verbessern.
Mit Ihrer neuen Prothese sind sie vor allem wieder alltagstauglich. Gehen, Stehen, schnelles Laufen, Treppen steigen sind kein Problem. Auch wandern, Hiking, Nordic walking, schwimmen, Fahrrad fahren oder Auto fahren stellen keine Einschränkungen dar.
Vermeiden sollten Sie aber starke Belastungen der Knieprothese, wie z.B. beim Joggen oder axialen sportlichen Stauchungsbelastungen, wie beim Tennis oder Squash.
Was genau Sie beachten müssen wird nach der Operation mit den Physiotherapeuten wiederholt geübt.
Was sind die Risiken einer Operation?
Wie bei jeder Operation muss zwischen allgemeinen und speziellen Risiken unterschieden werden:
Allgemeine Risiken sind:
• Gefäßverletzungen mit daraus resultierenden Blutungen und Blutergüssen
• Nervenverletzungen mit meist vorübergehenden Taubheits- oder Kribbelgefühlen der Beine oder Füße sowie meist vorübergehenden Lähmungserscheinungen
• Wundheilungsstörungen, die je nach Ausprägung mitunter eine Wundrevision mit sich bringen
• Bewegungseinschränkungen durch Wundschmerz und das ungewohnte Prothesenmaterial
• Thrombosen und die daraus resultierende Lungenembolie bedingt durch den beckennahen Eingriff und die verlängerte Liegezeit
Spezielle Risiken sind:
• Brüche im Bereich der Oberschenkels und des Schienbeins während des Einbringens der Prothese
• Lockerungen der Prothesenanteile. Hierbei unterscheidet man eine infektiöse, durch Bakterien ausgelöste, von einer nicht infektiösen Lockerung
• Instabilitätsgefühl bei Versagen der Seitenbanführung
• Wechsel Operationen mit Austausch der alten gegen eine neue Prothese
• Brüche um die einliegende Prothese bei insbesondere Stürzen auf das Bein
Brüche während oder nach der Operation:
Sollte es bei der Implantation der Prothese zu einer Verletzung des Knochens kommen wird diese unmittelbar in der Operation behandelt. Hierbei kommt es auf die Größe und Tiefe des Bruches an. Haarrisse müssen in der Regel nicht versorgt werden, bedingen aber zum Teil eine mehrwöchige Teilbelastung.
Bei größeren Brüchen an Oberschenkel oder Schienbein können diese mit Drahtschlingen versorgt werden, gegebenen falls muss eine achsgeführte Prothese eingebaut werden. Mitunter ist nach der Operation eine mehrwöchige Teilbelastung notwendig.
Kommt es durch einen Sturz auf das Bein oder das Becken zu einem Bruch an Oberschenkel oder Schienbein kommt es wiederum auf die Stärke des Bruches an. Von Teilbelastung ohne Operation, über Wechsel Prothesenkomponenten, bis hin zu Anlagen von Drahtschlingen oder Platten ist alles möglich. In der Regel können aber solche Komplikation in dafür vorgesehenen Spezialkliniken gut und erfolgreich behandelt werden.
Lockerungen der Prothese:
Wie oben bereits erwähnt unterscheiden wir zwischen einer infektiösen und einer nicht infektiösen Lockerung.
Diese können nach Jahren nach der Erstimplantation auftreten, aber auch kurz nach einem Protheseneinbau. Beide bedingen einen Austausch des Prothesenmaterials. Genaueres zu diesem Thema können Sie unter dem Abschnitt Prothesen-Lockerung nachlesen.
Instabilitätsgefühl:
Im Verlauf der Jahre kann es bei Patienten mit einem Oberflächenersatz sein, dass Ihr eigener seitlicher Bandapparat oder auch das hintere Kreuzband an Spannung verlieren und somit das Gefühl eines seitlichen oder vorderen Weggleitens resultiert.
Dies kann mitunter sehr unangenehm und auch schmerzhaft werden. Man kann probieren die Schwäche über Bandagen oder gezielte Physiotherapie auszugleichen. Kommt es jedoch hierdurch zu keinerlei Verbesserung, sollte die Prothese gegen eine stabilere Form ersetzt werden.
Hierbei werden entsprechende Module am Oberschenkel oder am Schienbein ausgetauscht, die eine Führung Ihrer Bänder übernehmen und die Prothese wieder stabilisieren.
Was werden für Materialien benutzt?
Die meisten Prothesenbestandteile, bestehen aus einer Kobalt-Chrom-Molybdän- oder Titan-Legierung. Ferner besteht die Einsatzfläche auf dem Schienbeinersatz aus Polyethylen, einem Kunststoff.
Bei Unverträglichkeiten insbesondere gegenüber Nickel besteht die Möglichkeit zur Implantation von nickelfreien, sogenannten hypoallergenen Prothesen.
Die Knieprothesen werden generell mit einem dünnen Zementmantel eingebaut. Bei Prothesen deren Schäfte im Knochen verankert werden müssen oder die Aufsatzmodule zur Verlängerung bekommen sind sowohl zementierte, als auch zementfreie Durchführungen möglich.
Wie lange hält eine Prothese?
Die Knieprothese hat in der Regel eine sogenannte Standzeit von ungefähr 15 Jahren (+/- 5 Jahre). Dies hängt wiederum von vielen Variablen ab. Diese, welche Sie steuern können, sind zum Beispiel ein normales Körpergewicht, Vermeidung von extremen Belastungen wie Joggen, Tennis, Squash oder Ski fahren, eine gesunde Lebensweise sowie eine generelle Empfehlung zum Zigarettenverzicht.
Es gibt auch nicht wenige Patienten die mit einer Knieprothese 20 oder mehr Jahre problemlos zurechtkommen. Aber irgendwann ist ein Verbrauch der Prothesenteile vorherrschend und ein Austausch notwendig. Daher sollte man den Zeitpunkt der Erstimplantation so lange wie möglich herauszögern.
Noch offene Fragen?
Wir hoffen Ihre offenen Fragen geklärt und vielleicht auch Ihre Ängste genommen zu haben. Falls Sie dennoch Fragen haben schreiben Sie sich diese auf und stellen Sie sie entweder in unserer Sprechstunde oder spätestens zum Zeitpunkt der Aufnahme auf unserer Station.
Termine in unserer Sprechstunde vereinbaren Sie bitte unter der Telefonnummer 02365-90 2501 o. unter der Online-Terminvergabe in unserer Endoprothesen-Sprechstunde.
Bis dahin wünschen wir Ihnen alles Gute
Ihr Orthopädie-Team der Paracelsus-Klinik
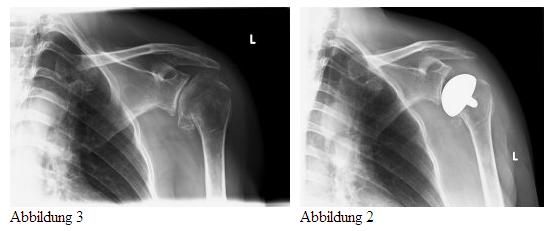
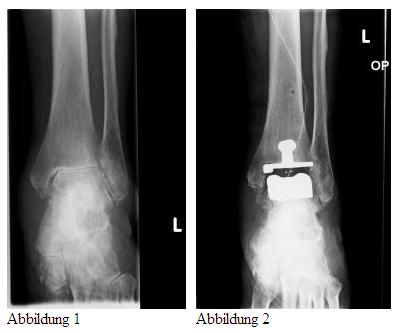
Die Röntgenbilder zeigen einen fortgeschrittenen Verschleiß des oberen Sprunggelenkes (Abb.1) und den Zustand nach erfolgter Implantation einer Sprunggelenkprothese (Abb 2).