Medizinisches Angebot - Hüfte
Das Hüftgelenk ist neben dem Kniegelenk das zweitgrößte Gelenk und ein sogenanntes Kugelgelenk. Besteht ein Gelenksverschleiß sind die Knorpelüberzüge meist unwiederbringlich zerstört, sodass Knochen auf Knochen reibt (siehe Abb. 1). Dies erklärt auch die mitunter sehr starken, oft auch zyklisch auftretenden Schmerzen in der Leiste, über Oberschenkel bis in das Kniegelenk ziehend.
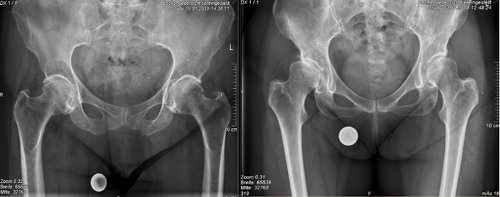
Durch den immer mehr zunehmenden Abrieb des Knorpels und des Knochens kann es hierbei auch zu einem Zerreiben des Hüftkopfes und Vordringen in die Pfanne kommen. Dies resultiert meist in einer Verkürzung der Beinlänge, woraus Folgeprobleme insbesondere des Beckens und der Wirbelsäule resultieren. Eine fortschreitende Arthrose führt zu einer dauerhaften Bewegungseinschränkung des Gelenkes mit Verkürzung der Muskulatur.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.

Durch den immer mehr zunehmenden Abrieb des Knorpels und des Knochens kann es hierbei auch zu einem Zerreiben des Hüftkopfes und Vordringen in die Pfanne kommen. Dies resultiert meist in einer Verkürzung der Beinlänge, woraus Folgeprobleme insbesondere des Beckens und der Wirbelsäule resultieren. Eine fortschreitende Arthrose führt zu einer dauerhaften Bewegungseinschränkung des Gelenkes mit Verkürzung der Muskulatur.
Die Hüftpfanne ist zu steil und zu kurz angelegt und überdacht den Hüftkopf nur unzureichend. Unbehandelt führt die Erkrankung zum vorzeitigen Verschleiß des Hüftgelenkes. Trotz konservativer Maßnahmen kann nicht in allen Fällen eine Normalisierung des Hüftpfannendaches erreicht werden. In diesen Fällen ist in der Regel eine operative Korrektur der Pfannenfehlstellung im Vorschulalter zu empfehlen.
Bei der Erkrankung liegt eine schmerzhafte Bewegungseinschränkung des Hüftgelenkes vor, die unbehandelt zwangsläufig zum vorzeitigen Gelenkverschleiß führt. Ursächlich hierfür sind knöcherne Fehlkonfigurationen am Hüftkopf-Schenkelhalsübergang oder an der Hüftpfanne, teilweise auch in Kombination, verantwortlich.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
In Folge einer lokalen Durchblutungsstörung kommt es zum Untergang von Teilen des knöchernen Hüftkopfes. Die Erkrankung tritt vorwiegend zwischen dem 30. und 60. Lebensjahr auf, ist durch einen stadienhaften Verlauf gekennzeichnet und betrifft in der Hälfte der Fälle beide Hüftköpfe. Männer sind etwa viermal häufiger als Frauen betroffen.
Als Risikofaktoren hinsichtlich des Auftretens einer Hüftkopfnekrose werden angesehen: Kortisontherapie, Stoffwechselstörungen, Gefäßerkrankungen, Bindegewebeerkrankungen, chronischer Alkoholismus, Chemotherapie, Bestrahlungen, Blutkrankheiten, Taucherkrankheit.
Hieraus ergibt sich, dass nach der Diagnose einer Hüftkopfnekrose durch einen Facharzt eventuelle Risikofaktoren soweit möglich abgestellt werden sollten.
Bei Ihnen wurde durch uns, durch Ihren Hausarzt oder Orthopäden ein Gelenksverschleiß Ihres Hüftgelenks erkannt. Dieses nennen wir Coxarthrose. Sowohl konservative, als auch operative Möglichkeiten stehen zur Verfügung. Es muss nicht immer zwingend operiert werden.
Wenn Sie aber die unten aufgelisteten Fragen überwiegend mit Ja beantworten können, dann ist der Einbau eines künstlichen Hüftgelenkes für Sie sehr wahrscheinlich die bessere und auf Dauer auch die schmerzlindernste Option. In diesem Fall empfehlen wir Ihnen den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz.
1. Leiden Sie unter Anlaufschmerzen?
2. Haben Sie Ruheschmerzen?
3. Werden Sie mitunter nachts durch die Schmerzen wach?
4. Müssen Sie, um die Schmerzen zu ertragen, mehrere Schmerzmittel am Tag einnehmen?
5. Ist Ihre Gehstrecke durch die Schmerzen eingeschränkt?
6. Sind Sie durch die Schmerzen in der Ausübung sozialer Kontakte eingeschränkt?
7. Erleben Sie einen Verlust Ihrer Lebensqualität?
1. Leiden Sie unter Anlaufschmerzen?
2. Haben Sie Ruheschmerzen?
3. Werden Sie mitunter nachts durch die Schmerzen wach?
4. Müssen Sie, um die Schmerzen zu ertragen, mehrere Schmerzmittel am Tag einnehmen?
5. Ist Ihre Gehstrecke durch die Schmerzen eingeschränkt?
6. Sind Sie durch die Schmerzen in der Ausübung sozialer Kontakte eingeschränkt?
7. Erleben Sie einen Verlust Ihrer Lebensqualität?
Bei Ihnen wurde durch uns, durch Ihren Hausarzt oder Orthopäden eine Lockerung Ihrer einliegenden Hüft-Prothese vermutet oder auch bereits erkannt. Hierbei muss zwischen einer infektiösen und nicht-infektiösen Lockerung unterschieden werden. Daraus ergeben sich die unterschiedlichen Behandlungsstrategien.
Um diese aber noch besser im Vorhinein festlegen zu können, ist eine differenzierte Erhebung Ihrer Leidensgeschichte notwendig. Dahingehend sind weiter unten einige Fragen aufgelistet, die für unsere Planung relevant sind.
1. Wann sind die ersten Symptome aufgetreten?
2. Sind diese mit Fieber oder Schüttelfrost einhergegangen?
3. Gab es bereits früher eine Operation an der einliegenden Prothese?
4. War in diesem Zusammenhang schon einmal ein Bakterium nachgewiesen worden?
5. Haben Sie Anlauf- oder Ruheschmerzen?
6. Werden Sie mitunter nachts durch die Schmerzen wach?
7. Müssen Sie, um die Schmerzen zu ertragen, mehrere Schmerzmittel am Tag einnehmen?
8. Ist Ihre Gehstrecke durch die Schmerzen eingeschränkt?
Um diese aber noch besser im Vorhinein festlegen zu können, ist eine differenzierte Erhebung Ihrer Leidensgeschichte notwendig. Dahingehend sind weiter unten einige Fragen aufgelistet, die für unsere Planung relevant sind.
1. Wann sind die ersten Symptome aufgetreten?
2. Sind diese mit Fieber oder Schüttelfrost einhergegangen?
3. Gab es bereits früher eine Operation an der einliegenden Prothese?
4. War in diesem Zusammenhang schon einmal ein Bakterium nachgewiesen worden?
5. Haben Sie Anlauf- oder Ruheschmerzen?
6. Werden Sie mitunter nachts durch die Schmerzen wach?
7. Müssen Sie, um die Schmerzen zu ertragen, mehrere Schmerzmittel am Tag einnehmen?
8. Ist Ihre Gehstrecke durch die Schmerzen eingeschränkt?
In jedem Fall empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz, um die oben aufgeführten Fragen und das weitere Vorgehen zu besprechen.