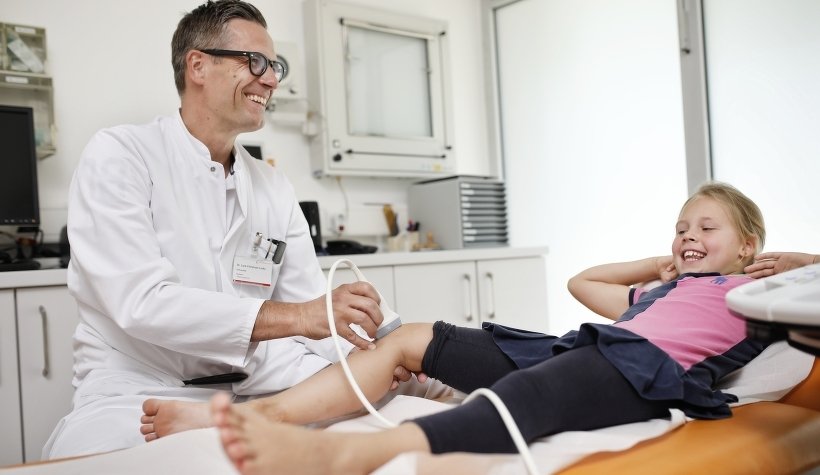
Medizinisches Angebot - Kinderorthopädie
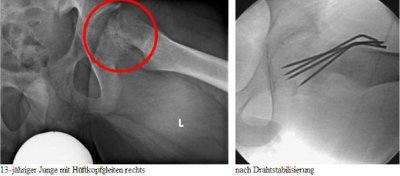
Hüftkopfgleiten
Meist langsame, selten akute Lockerung der Wachstumsfuge am Hüftkopf-Schenkelhalsübergang mit Verlagerung des Hüftkopfes auf dem Schenkelhals zwischen dem 10 und 16. Lebensjahr. Jungen sind etwa doppelt so häufig betroffen wie Mädchen. In 30 bis 50 % der Fälle manifestiert sich die Erkrankung zeitlich versetzt an beiden Hüftgelenken.
Bei akutem, starkem Abrutschen des Hüftkopfes kann durch eine Zerreißung der diesen ernährenden Blutgefäße ein Absterben des Hüftkopfes mit ungünstiger Langzeitprognose resultieren.
Hueftkopfgleiten
Bei akutem Hüftkopfgleiten bedarf es einer sofortigen und konsequenten Entlastung des betroffenen Beines und einer kurzfristigen operativen Stabilisierung mittels Drähten oder Schrauben um ein weiteres Abgleiten, damit eine Verschlechterung der Prognose zu verhindern. Eine prophylaktische Stabilisierung der Gegenseite ist vor dem Hintergrund des nicht selten im Verlauf zu beobachtenden Hüftkopfgleitens auf der Gegenseite (30 - 50 %) allgemein anerkannt.
Meist langsame, selten akute Lockerung der Wachstumsfuge am Hüftkopf-Schenkelhalsübergang mit Verlagerung des Hüftkopfes auf dem Schenkelhals zwischen dem 10 und 16. Lebensjahr. Jungen sind etwa doppelt so häufig betroffen wie Mädchen. In 30 bis 50 % der Fälle manifestiert sich die Erkrankung zeitlich versetzt an beiden Hüftgelenken.
Bei akutem, starkem Abrutschen des Hüftkopfes kann durch eine Zerreißung der diesen ernährenden Blutgefäße ein Absterben des Hüftkopfes mit ungünstiger Langzeitprognose resultieren.

Hueftkopfgleiten
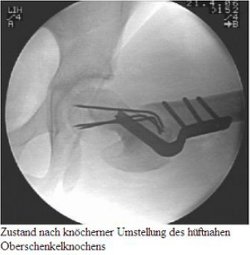
Bei akutem Hüftkopfgleiten bedarf es einer sofortigen und konsequenten Entlastung des betroffenen Beines und einer kurzfristigen operativen Stabilisierung mittels Drähten oder Schrauben um ein weiteres Abgleiten, damit eine Verschlechterung der Prognose zu verhindern. Eine prophylaktische Stabilisierung der Gegenseite ist vor dem Hintergrund des nicht selten im Verlauf zu beobachtenden Hüftkopfgleitens auf der Gegenseite (30 - 50 %) allgemein anerkannt.

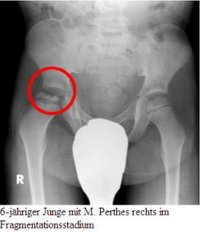
Infolge einer lokalen Durchblutungsstörung des kindlichen Hüftkopfes unklarer Ursache kommt es zu einem knöchernen Hüftkopfumbau. Die Erkrankung tritt zwischen dem 3. und 12. Lebensjahr auf und befällt in 10 bis 20 % zeitversetzt beide Hüftköpfe. Jungen sind etwa 4-mal häufiger betroffen als Mädchen.
Zunächst baut sich der abgestorbene knöcherne Anteil des Hüftkopfes ab. Im weiteren Verlauf kommt es dann, anders als bei der Hüftkopfnekrose des Erwachsenen, zu einem Wiederaufbau des untergegangenen Hüftkopfareals. Die Erkrankung ist durch einen stadienhaften Verlauf über einen Zeitraum von 2 bis 4 Jahren gekennzeichnet:
Symptome
Betroffene Kinder leiden in der Regel an belastungsabhängigen Hüft- und oder Knieschmerzen, schmerzbedingtem Hinken und rascher Ermüdung. Im Verlauf stellt sich häufig eine zunehmende Einschränkung der Hüftgelenkbeweglichkeit (besonders Innerotation und Abspreizung sind betroffen) ein.
Diagnostik
Neben der klinischen Untersuchung lässt sich der schmerzauslösende Gelenkerguss durch eine Ultraschalluntersuchung nachweisen.
Die Röntgenaufnahme der Hüftgelenke ermöglicht in aller Regel die Diagnose der Erkrankung. Neben dem Erkrankungsstadium lassen sich auch prognostisch relevante Faktoren objektivieren. Im frühen Erkrankungsstadium kann auch eine Kernspintomographie der Hüftgelenke (MRT) zur Diagnosestellung notwendig sein.
Therapie
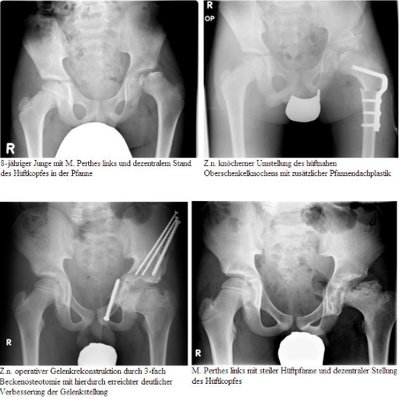
Ziel der Therapie ist es unter Erhalt der Gelenkbeweglichkeit einen Wiederaufbau des Hüftkopfes in annähernd normaler Form zu erreichen. Hierfür ist eine zentrale Stellung des Hüftkopfes in der Pfanne Voraussetzung.
Eine vorübergehende Schonung des betroffenen Hüftgelenkes in Phasen stärkerer Beschwerden durch Gehstützen ist angezeigt. Bei freier Gelenkbeweglichkeit und guter Gelenkstellung ist in der Regel eine engmaschige Verlaufsbeobachtung ausreichend. Sprungbelastungen sollten gemieden werden.
Bei einer Verschlechterung der Hüftgelenkbeweglichkeit ist die Einleitung einer krankengymnastischen Übungsbehandlung zur Verbesserung der Beweglichkeit angezeigt.
Kommt es im Verlauf zu einer Verschlechterung der Gelenkstellung durch ein Auswandern des Hüftkopfes aus der Pfanne, so sind in der Regel operative Maßnahmen notwendig, um eine verbesserte Einstellung des Hüftkopfes in die Pfanne zu gewährleisten.
Prognose
Die Prognose hängt wesentlich vom Alter des Kindes ab. Je jünger das Kind bei Erkrankungsbeginn ist, desto besser sind die Chancen auf ein gutes Ausheilungsergebnis. Die Erfahrung zeigt, dass bei Erkrankungsbeginn vor dem 6. Lebensjahr eher von einem günstigen Ausheilungsergebnis ausgegangen werden kann.
Zunächst baut sich der abgestorbene knöcherne Anteil des Hüftkopfes ab. Im weiteren Verlauf kommt es dann, anders als bei der Hüftkopfnekrose des Erwachsenen, zu einem Wiederaufbau des untergegangenen Hüftkopfareals. Die Erkrankung ist durch einen stadienhaften Verlauf über einen Zeitraum von 2 bis 4 Jahren gekennzeichnet:
Symptome
Betroffene Kinder leiden in der Regel an belastungsabhängigen Hüft- und oder Knieschmerzen, schmerzbedingtem Hinken und rascher Ermüdung. Im Verlauf stellt sich häufig eine zunehmende Einschränkung der Hüftgelenkbeweglichkeit (besonders Innerotation und Abspreizung sind betroffen) ein.
Diagnostik
Neben der klinischen Untersuchung lässt sich der schmerzauslösende Gelenkerguss durch eine Ultraschalluntersuchung nachweisen.
Die Röntgenaufnahme der Hüftgelenke ermöglicht in aller Regel die Diagnose der Erkrankung. Neben dem Erkrankungsstadium lassen sich auch prognostisch relevante Faktoren objektivieren. Im frühen Erkrankungsstadium kann auch eine Kernspintomographie der Hüftgelenke (MRT) zur Diagnosestellung notwendig sein.

Therapie
Ziel der Therapie ist es unter Erhalt der Gelenkbeweglichkeit einen Wiederaufbau des Hüftkopfes in annähernd normaler Form zu erreichen. Hierfür ist eine zentrale Stellung des Hüftkopfes in der Pfanne Voraussetzung.
Eine vorübergehende Schonung des betroffenen Hüftgelenkes in Phasen stärkerer Beschwerden durch Gehstützen ist angezeigt. Bei freier Gelenkbeweglichkeit und guter Gelenkstellung ist in der Regel eine engmaschige Verlaufsbeobachtung ausreichend. Sprungbelastungen sollten gemieden werden.
Bei einer Verschlechterung der Hüftgelenkbeweglichkeit ist die Einleitung einer krankengymnastischen Übungsbehandlung zur Verbesserung der Beweglichkeit angezeigt.
Kommt es im Verlauf zu einer Verschlechterung der Gelenkstellung durch ein Auswandern des Hüftkopfes aus der Pfanne, so sind in der Regel operative Maßnahmen notwendig, um eine verbesserte Einstellung des Hüftkopfes in die Pfanne zu gewährleisten.

Prognose
Die Prognose hängt wesentlich vom Alter des Kindes ab. Je jünger das Kind bei Erkrankungsbeginn ist, desto besser sind die Chancen auf ein gutes Ausheilungsergebnis. Die Erfahrung zeigt, dass bei Erkrankungsbeginn vor dem 6. Lebensjahr eher von einem günstigen Ausheilungsergebnis ausgegangen werden kann.
Durch eine angeborene oder erworbene Fehlstellung der Beinachse (O-Bein / X-Bein) kommt es zu einer asymmetrischen Belastung des Kniegelenkes mit Überlastung des inneren- (O-Bein) oder des äußeren- (X-Bein) Kniegelenkbereiches. Unbehandelt resultiert ein vorzeitiger Gelenkverschleiß.
Bei Kniegelenkbeschwerden und bestehender Beinachsenfehlstellung ist daher, nach Ausschluss oder Therapie eventueller Kniebinnenschäden (Knorpel, Meniskus), eine Korrektur der Achsenfehlstellung zu empfehlen.
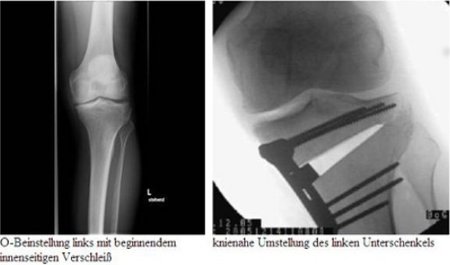
In Abhängigkeit des zum Operationszeitpunkt vorliegenden Verschleißgrades lässt sich durch eine knöcherne, knienahe Beinachsenkorrektur eine eventuelle Prothesenversorgung des Kniegelenkes zeitlich hinausschieben oder gar vermeiden. In ca. 75 Prozent der Fälle kann von einem guten bis sehr guten Behandlungsergebnis auch fünf bis zehn Jahre nach der Operation ausgegangen werden.
Bei Kniegelenkbeschwerden und bestehender Beinachsenfehlstellung ist daher, nach Ausschluss oder Therapie eventueller Kniebinnenschäden (Knorpel, Meniskus), eine Korrektur der Achsenfehlstellung zu empfehlen.

In Abhängigkeit des zum Operationszeitpunkt vorliegenden Verschleißgrades lässt sich durch eine knöcherne, knienahe Beinachsenkorrektur eine eventuelle Prothesenversorgung des Kniegelenkes zeitlich hinausschieben oder gar vermeiden. In ca. 75 Prozent der Fälle kann von einem guten bis sehr guten Behandlungsergebnis auch fünf bis zehn Jahre nach der Operation ausgegangen werden.