
Medizinisches Angebot - Schulter
Das Schultergelenk besitzt den größten Bewegungsumfang, ist dabei aber auch das fragilste Gelenk. So wird der Oberarmkopf im Schultergelenk nur über mehrere Muskeln und Sehnen in seiner Position festgehalten.
Bei einer Verletzung dieser Muskelstrukturen sind starke Schmerzen, insbesondere im vorderen Schulterbereich, aber auch zum Teil ausstrahlende Schmerzen in den Oberarm oder den Nacken möglich. Diese sind oft bewegungsabhängig und werden durch Belastung verstärkt. Oft kommt es im Verlauf durch die Schmerzen zu einer starken Einschränkung der Bewegungen, das Liegen auf der betroffenen Seite ist schmerzhaft.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unse
rer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
Beim sogenannten Verschleiß des Schultereckgelenks besteht ein Abrieb, bzw. eine nicht wiederherstellbare Zerstörung der Gelenksflächen zwischen Schlüsselbein und Schulterdach bzw. Schulterhöhe. Im Verlauf bedeutet das, dass Knochen auf Knochen reibt. Dies führt zu einer immer wiederkehrenden Entzündungsreaktion und dadurch zu Schmerzen.
Hierbei sind starke Schmerzen, insbesondere im vorderen Schulterbereich, aber auch zum Teil ausstrahlende Schmerzen in den Oberarm oder den Nacken möglich. Diese sind oft bewegungsabhängig und werden durch Belastung verstärkt.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
Das sogenannte Schulter-Engpass oder Schulter-Enge-Syndrom kann mit starken Schmerzen im Schultergelenk verbunden sein, welche auch in den Oberarm oder den Nacken-Brustbereich ausstrahlen können. Dies wird bei bestimmten Bewegungen, zum Beispiel bei Abspreizung des Arms, Überkopfarbeiten oder abrupten Bewegungen verstärkt, sodass der Oberarmkopf an das Schulterdach anschlägt. Es sind aber auch Schmerzen in der Nacht und in Ruhe möglich. Ein Schlafen auf der betroffenen Seite ist oft nicht mehr möglich.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
Beim sogenannten Verschleiß des Schultergelenks besteht ein chronischer Aufbrauch der Knorpelüberzüge, bzw. eine nicht wiederherstellbare Zerstörung der Gelenksflächen zwischen Oberarmkopf und Gelenkspfanne. Im Verlauf bedeutet das, dass Knochen auf Knochen reibt. Dies führt im weiteren Verlauf zu einer immer wiederkehrenden Entzündungsreaktion und dadurch zu Schmerzen.
Üblich sind starke Schmerzen, insbesondere im vorderen Schulterbereich, aber auch ausstrahlende Schmerzen in den Oberarm oder den Nacken. Diese sind oft bewegungsabhängig und werden durch Belastung verstärkt.
Üblich sind starke Schmerzen, insbesondere im vorderen Schulterbereich, aber auch ausstrahlende Schmerzen in den Oberarm oder den Nacken. Diese sind oft bewegungsabhängig und werden durch Belastung verstärkt.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
Eine Schultersteife oder auch Frozen-Shoulder genannt, bedeutet eine zunehmende Bewegungseinschränkung des Schultergelenks, bis hin zu einer vollständigen Einsteifung, die sich in mehrere Stadien unterteilt.
Oft fällt den Patienten zunächst an Kleinigkeiten im Alltag auf, dass die Beweglichkeit des Schultergelenks nachlässt. Dabei ist zum Beispiel das Kämmen der Haare oder das Holen von Gegenständen von hohen Regalen erschwert.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
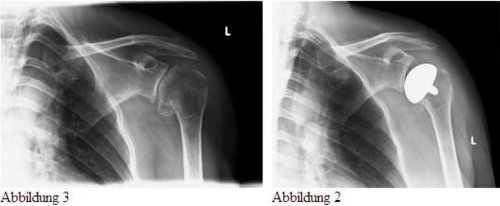
Bei fortgeschrittenem, bewegungsschmerzhaftem Verschleißleiden im Schultergelenk (Abb.1) kann eine Schulterprothese helfen. Abhängig von der knöchernen Beschaffenheit der Gelenkpartner und der das Schultergelenk umgebenden Muskelmanschette ist häufig eine Überkleidung des Oberarmkopfes (Abb. 2) mit einem Implantat (Cup) ausreichend.

Eine sogenannte Luxation bedeutet eine Auskugelung des Schultergelenks, bzw. des Oberarmkopfes aus der Gelenkspfanne. Hieraus resultiert eine sofortige schmerzhafte Bewegungseinschränkung des Schultergelenks und indirekt auch des betroffenen Armes. Begleitend kann es zu Kribbel- oder Taubheitsgefühlen im Schulter- oder Armbereich kommen.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Unsere Fachärzte werden Sie bezüglich der operativen und konservativen Behandlungsmethoden ausführlich beraten.























